آمپیم، عارضهای ناشی از عفونت ریه یا قفسه سینه مانند ذاتالریه و سل است که میتواند مشکلات جدی برای افراد ایجاد کند.
آمپیم، بهعنوان تجمع چرک و عفونت در فضای پلور (پرده جنب) تعریف میشود و خود نیز به دو نوع چرکی (عفونی) و پلورال افیوژن (آب آوردن ریه) تقسیم میشود. هرگاه در فضای جنب اطراف ریه پدیده تجمع بیش از حد مایع رخ دهد، اصطلاحاً میگویند ریه آب آورده است یا دچار پلورال افیوژن شده است.
تعریف پلور، فضای پلور و غشای سروزی
پلور، لایههایی متشکل از غشای سروزی است که روی ریهها و داخل دیواره قفسه سینه اطراف ریهها و حفره قفسه سینه را پوشانده است. نقش پلور این است که ریهها را محکم کرده و هرگونه اصطکاکی را که ممکن است بین قفسه سینه محافظ ریهها و حفره قفسه سینه ایجاد شود، کاهش دهد. دو پلور در سمت راست و چپ بدن وجود دارد که هر یک از آنها با یک ریه همراه است.
غشای سروزی، لایهای از سلولهای سنگفرشی ساده است که توسط بافت همبند پشتیبانی میشود و بهعنوان مزوتلیوم شناخته میشود. هر لایه پوششی به ۲ دسته تقسیم میشود: پلور احشایی که ریهها را میپوشاند و پلور جداری (آهیانهای) که سطح داخلی حفره قفسه سینه را میپوشاند. فضای پلور به یک فضای بالقوه اشاره دارد که حاوی ۱۰ تا ۲۰ میلیلیتر مایع پلور بین لایههای پلور احشایی و جداری میشود. فضای پلور بهنوعی مایع بینابینی اشاره دارد.
پلور احشایی توسط سیستم شریان ریوی تغذیه شده و مواد خود را در سیستم وریدی ریوی تخلیه میکند. برعکس، پلور جداری توسط خون سیستم شریانی سیستمیک تغذیه شده و مواد خود را به سیستم وریدی سیستمیک تخلیه میکند.
چه موادی در فضای پلور جمع میشوند؟
ممکن است همراه آمپیم مایعات متعددی در پرده جنب جمع شوند. برخی از این مواد عبارتند از:
- اولترافیلتراس پلاسما، صفرا، اوره، محتویات دستگاه گوارش، آسیت (تجمع مایع)، کیلوس (مادهای غنی از پروتئین، چربی و گلبولهای سفید خون)
- خون
- هوا
- سلولها، ممکن است که این سلولها به شکل تومور پلور ظاهر شوند
- فیبروز
چگونه ریه آب میآورد؟
مایع موجود در آمپیم، با یک عامل عفونی مانند سل یا استافیلوکوک ترکیب میشود؛ هرچند بسیاری از عوامل دیگر نیز شناسایی شدهاند. آمپیم در اکثر مواقع در نتیجه موارد حاد باکتریایی ذاتالریه یا آبسه ایجاد میشود.
برخی آمپیمها از نظر کشت، منفی هستند (یعنی در آزمایش کشت خون، باکتریها مشخص نمیشوند). این آمپیمها مجموعهای از پلورهای عقیم هستند که شامل سطوح افزایش یافته واسطههای التهابی میشوند که میتواند منجر به اثرات سیستمیک شود. این اثرات سیستمیک از نظر بالینی با مجموعههای آمپیمی حقیقی قابل تمایز نیستند. این اتفاق ممکن است به دلیل جراحی قفسه سینه، آسیبهای ناشی از جنگ یا گاهی اوقات در اثر از هم پاشیدگی محلهای خارج ریوی رخ دهد. اگر آمپیمها به دیواره قفسه سینه یا فراتر از آن (به بافت نرم) سرازیر شوند، شکل دیگر از آمپیمها بهنام «Empyema necessitans» ایجاد میشود.
در یک فرد سالم، سطح مایع پلور، با ایجاد تعادل بین فشار انکوتیک و هیدرواستاتیک در ریهها همراه با سیستم تخلیه لنفاوی حفظ میشود. هرگونه اختلال در این سیستمها میتواند منجر به تجمع مایع پلور شود.
آمپیمها در سه مرحله توسعه مییابند. مرحله اول «مرحله ترشح» نامیده میشود و در این مرحله مایعی با ویسکوزیته (گرانروی) پایین تشکیل میشود. به دنبال آن، «مرحله چرکی فیبرین (فیبرینوپورولنت)» آغاز میشود که یک مرحله انتقالی با رسوبات فیبرین سنگین و مایع کدر است. در نهایت، «مرحله سازماندهی» آغاز میشود. در این مرحله، رشد مویرگی با گیر افتادن ریه توسط کلاژن مشاهده میشود. این روند معمولاً در طول ۶ هفته رخ میدهد.
نشانهها و تشخیص آمپیم
نشانههای ظاهری آمپیم شامل افزایش تعداد گلبولهای سفید خون، تب بدون دلیل و نارسایی تنفسی میشود. عفونت، درد قفسه سینه و لرز از جمله دیگر نشانههای نخستین و ظاهری آمپیم هستند.
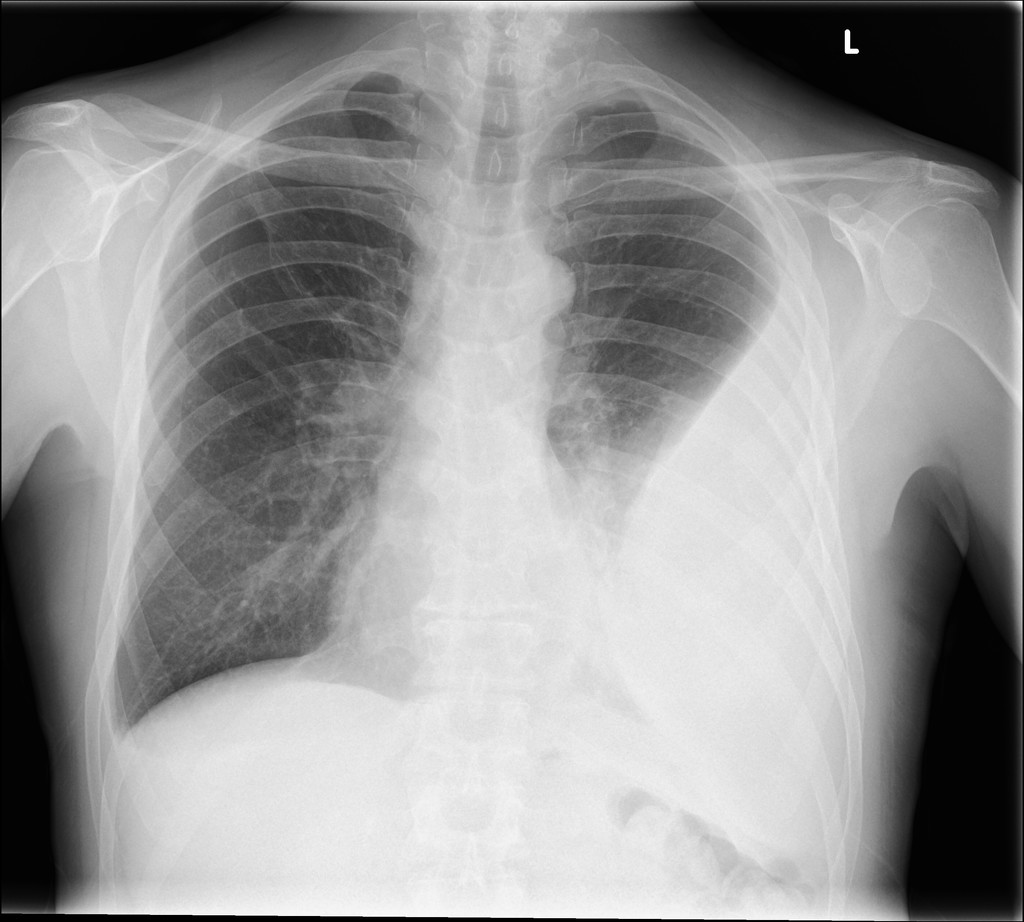
برای تشخیص دقیق آمپیم از آزمایشهای بالینی و رادیوگرافی استفاده میشود. برای تشخیص آمپیمها معیارهای مختلفی وجود دارد که شامل وجود مایع در پرده جنبی میشود. تشخیص نوع مایع بر اساس نتایج آزمایش کشت خون انجام میشود. تعداد گلبولهای سفید خون در مایع پلور بیش از ۱۰۹ سلول در لیتر و pH کمتر از ۷ یا سطح گلوکز کمتر از ۴۰ میلیگرم در میلیلیتر خواهد بود.
با انجام CT اسکن، مکان تجمع آمپیمها مشخص میشود و پزشک میتواند با موقعیتیابی دقیق، به کمک فرآیند توراکوسنتز (زهکشی سینه) با سرنگهای ویژه طی چند مرحله چرک را از قفسه سینه خارج کند. چرکهای تخلیه شده بهمنظور تجزیه و تحلیل کشت به آزمایشگاه ارسال میشوند. CT اسکن میتواند ضخیم شدن پلور را نشان دهد که تقریباً در ۸۰ تا ۱۰۰ درصد بیماران رخ میدهد. CT اسکن میتواند ترکیبی از نکروز طولانی، مایع و هوا را نشان دهد.
درمان آمپیم چگونه است؟
قبل از درمان آمپیم، مهم است که تشخیص آن قطعی شود و پزشک آن را با آبسه طولانی اشتباه نگیرد. با استفاده از CT اسکن میتوان این کار را انجام داد. در نتایج CT اسکن، اگر سطوح صاف با پارانشیم ریه نشان داده شوند، یعنی عارضهی آمپیم وجود دارد و آبسه طولانی مدت نیست. در مقابل، آبسههای ریه بهصورت حفرههای دایرهای حاشیهای و ضخیم ظاهر میشوند که دارای زاویه تماس حاد با قفسه سینه هستند. آبسههای طولانی، به جای آنکه ریه مجاور را جابهجا کنند، آن را تخریب میکنند.
برای درمان آمپیم روشهای مختلفی وجود دارد. اگر آمپیم به موقع درمان نشود، میتواند منجر به مرگ فرد بیمار شود. بررسیهای اخیر نشان دادهاند که مرگ و میر ناشی از این عارضهی ریوی در سالهای اخیر کاهش یافته و در گذشته بسیار بالا بوده است. مداخلات درمانی مدرن و به موقع میتوانند مرگ و میر ناشی از آمپیم را به شکل چشمگیری کاهش دهند. مدیریت آمپیم بر اساس دستورالعملهای مبتنی بر شواهد است. برای درمان آمپیم باید در مرحله نخست عفونت از بین برود و سپس آب ریه و چرک به کمک سرنگهای مخصوص تخلیه شوند.
به کمک عوامل و روشهای زیر میتوان آمپیم را درمان کرد:
آنتیبیوتیکها
تخلیه آب ریه: تأخیر در تخلیهی چرک باعث بروز عوارض طولانی شده و ممکن است فرد بیمار در بیمارستان بستری شود.
استوما: در واقع دهانه یا سوراخی روی قفسه سینه ایجاد میشود و روی آن یک کیسه قرار میگیرد تا مایع آمپیم به بیرون نشت کرده و جمعآوری شود.
پیشگیری از ترومبوز: این یک روش مؤثر برای جلوگیری از تشکیل لخته خون است. انجام این کار در بیمارانی که به علت ذاتالریه یا عفونت ریه در بیمارستان بستری شدهاند بسیار اهمیت دارد.