فهرست...
صرع یک اختلال عصبی مزمن است که در آن فعالیتهای طبیعی شیمیایی و الکتریکی بین سلولهای عصبی مغز (نورونها) مختل میشود.
صرع یک اختلال عصبی جدی است که باعث میشود نورونها بهطور غیرعادی پالسهایی را شلیک کنند و در نتیجه تشنج ایجاد شود. در تشنج ناشی از صرع، بسیاری از سلولهای عصبی بهطور همزمان پالس شلیک میکنند. این میزان بسیار سریعتر از حد معمول بوده و حداکثر ۵۰۰ بار در ثانیه است
بر اساس اطلاعات ارائه شده از سوی مراکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC)، در سال ۲۰۱۵ حدود ۳ میلیون بزرگسال و ۴۷۰ هزار کودک و نوجوان در سراسر ایالات متحده به صرع فعال مبتلا بودهاند. این بدان معناست که آنها هم اکنون تحت درمان قرار میگیرند یا در سالهای گذشته دچار تشنج شدهاند.
علائم و نشانههای صرع
تشنج شناخته شدهترین علامت صرع است. مردم اغلب تصور میکنند که تشنجهای صرعی باعث اسپاسم عضلانی یا از دست دادن هوشیاری میشوند؛ اما برخی از تشنجهای صرعی میتوانند باعث ایجاد احساسات یا رفتارهای ناگهانی شوند که ممکن است نامناسب به نظر برسند و در ابتدا بهعنوان علت صرع شناخته نشوند.
برخی از افراد مبتلا به صرع، به فضا خیره میشوند یا هنگام تشنج صداهای عجیب و غریبی ایجاد میکنند. برخی از افراد ممکن است لباسهای خود را در بیاورند، بخندند یا دور اتاق قدم بزنند.
تشنجهای صرعی با توجه به قسمتی از مغز آسیب دیده و شدت اختلال در مغز، میتوانند از حوادث نسبتاً خوش خیمی که بهندرت اتفاق میافتند تا پدیدههای اورژانسی مکرر، ناتوانکننده و تهدیدکننده زندگی متغیر باشند.
صرف نظر از نوع تشنج، یک فرد بهطور کلی باید حداقل دو تشنج بدون دلیل با فاصله حداقل ۲۴ ساعت برای تشخیص صرع داشته باشد. باید فرد هیچ بیماری زمینهای دیگر یا حتی تب هم نداشته باشد تا پزشک بتواند بگوید تشنج رخ داده بدون دلیل است. فرد نباید بیماری زمینهای شناخته شده دیگری به جز بیماری صرع داشته باشد.
در بحث صرع، پزشکان اغلب به انواع تشنج، انواع صرع و سندرومهای صرع اشاره میکنند. بسته به میزان فعالیت تشنج در مغز، نوع تشنج بر اساس تظاهرات اولیه به سه دستهی کلی یا جنرالیزه، کانونی یا ناشناخته طبقهبندی میشود.
انواع مختلفی از تشنجها در هر یک از این دستهها وجود دارد. در واقع، پزشکان بیش از ۳۰ نوع مختلف تشنج را شرح دادهاند.
علائم تشنج نیز بسته به قسمتی از مغز که آسیب دیده، متفاوت است.
تشنجهای جنرالیزه
در تشنجهای جنرالیزه، فعالیت عصبی غیرطبیعی در هر دو نیمکره مغز گسترش مییابد. تشنجهای عمومی دارای علائم حرکتی (واضح) و غیرحرکتی (پنهان) هستند.
افرادی که تشنج جنرالیزه دارند عموماً از محیط اطراف خود آگاه نیستند؛ بنابراین افرادی که در نزدیکی آنها هستند باید سعی کنند مراقب ایمنی فرد باشند.
برخی از انواع تشنجهای جنرالیزه عبارتند از:
تشنجهای غیابی: این نوع تشنجها قبلاً بهعنوان «تشنج پتی مال» شناخته میشدند. تشنج غیابی در کودکان شایعتر است. این نوع تشنج ممکن است فقط چند ثانیه طول بکشد و گاهی اوقات با خیالپردازی اشتباه گرفته میشود. در این نوع تشنج، فرد معمولاً پاسخی به اتفاقات اطراف نمیدهد؛ اما افرادی که دچار تشنج غیابی غیرمعمول هستند ممکن است بتوانند کمی پاسخ دهند.
تشنج آتونیک: این تشنجها بهعنوان حملات سقوط یا تشنجهای سقوط نیز شناخته میشوند. تنش عضلانی معمولی فرد در حالت استراحت که تون نامیده میشود، سست میشود. اگر فرد نشسته باشد، ممکن است ناگهان روی زمین بیفتد. اگر آنها ایستاده باشند، ممکن است مانند یک عروسک پارچهای روی زمین بیفتند.
تشنجهای میوکلونیک: این تشنجها، تکان خوردن ناگهانی بدن یا افزایش تون عضلانی هستند که به نظر میرسد انگار فرد دچار برق گرفتگی شده است. تشنج میوکلونیک شبیه تکانهای ناگهانی است که اغلب افراد هنگام خواب تجربه میکنند. این تکانهای میوکلونیک خواب بیضرر هستند، در حالیکه تشنجهای میوکلونیک چنین نیستند. نوعی فرعی از تشنجهای میوکلونیک بهنام اسپاسم نوزادان وجود دارد که بهطور معمول در کودکان بین ۳ تا ۱۲ ماهگی شروع میشود و ممکن است چند سال ادامه یابد. این تشنجها معمولاً از یک حرکت تند و ناگهانی و به دنبال آن سفت شدن عضله تشکیل میشوند. این نوع شدید صرع میتواند اثرات ماندگاری روی کودک بگذارد.
تشنجهای تونیک: در این نوع تشنج، تون عضلانی فرد ناگهان سفت میشود و هوشیاری خود را از دست میدهد. آنها همچنین ممکن است به زمین بیفتند؛ اما به شیوهای سفت و سخت میافتند. بدن آنها هنگام افتادن بیشتر شبیه یک تنه درخت است تا یک عروسک پارچهای.
تشنجهای کلونیک: این نوع تشنج باعث اسپاسم و تکان خوردن عضلات فرد میشود. ماهیچههای آرنج، پاها و گردن پشت سر هم خم میشوند و آرام میشوند. حرکت تکاندهنده با کاهش تشنج کند میشود و در نهایت بهطور کلی متوقف میشود.
تشنجهای تونیک-کلونیک: این نوع تشنج قبلاً بهعنوان تشنج گراندمال شناخته میشد. این نوع تشنجها را افراد اغلب با صرع مرتبط میدانند. هنگام رخ دادن این تشنج قوی، بدن فرد بهشدت سفت میشود و سپس تکان خوردن عضلات (معروف به کلونوس) شروع میشود.
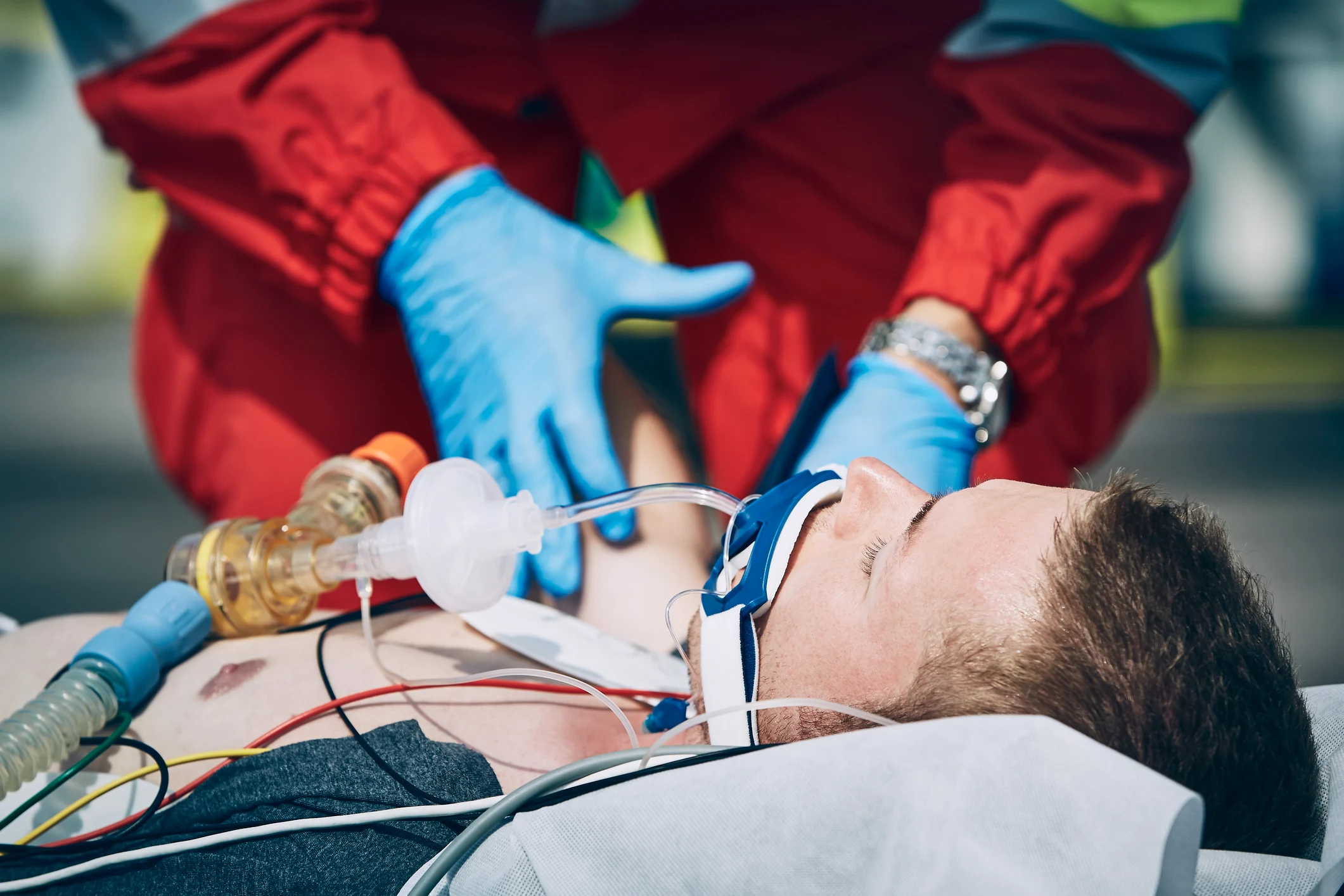
اگر دیدید فردی دچار هر نوع تشنج شده است، برای اطمینان از ایمنی آن شخص هرچه میتوانید انجام دهید و زمان اتفاقات را یادداشت کنید. تشنجهای تونیک-کلونیک که بیش از ۵ دقیقه طول میکشند، یک فوریت پزشکی محسوب میشوند و در صورت مشاهده آن، باید با اورژانس ۱۱۵ تماس بگیرید.
افرادی که تشنج تونیک-کلونیک دارند ممکن است کنترل مثانه یا روده خود را از دست بدهند و پس از تشنج احساس خستگی و درد میکنند که به آن دوره پساتشنج میگویند.
تشنجهای کانونی
حدود ۶۰ درصد از افراد مبتلا به صرع، تشنج کانونی دارند. تشنجهای کانونی از یک قسمت مغز سرچشمه میگیرند و فقط در یک نیمکره مغز باقی میمانند.
صرعهای کانونی قبلاً بهعنوان صرع جزئی شناخته میشدند. بسیاری از صرعهای کانونی دارای هاله یا علائم هشداردهنده تشنج آینده هستند. فردی که هاله (مجموعهای از علائم) را تجربه میکند هوشیار است.
علائم تشنج کانونی به سه دسته حرکتی، حسی، اتونوم و روانی تقسیم میشوند.
تشنج کانونی با علائم حرکتی معمولاً باعث حرکت تکاندهنده پا، صورت، بازو یا قسمت دیگری از بدن میشود، در حالی که تشنج کانونی با علائم حسی بر شنوایی یا حس بویایی فرد تأثیر میگذارد یا ممکن است باعث توهم شود.
تشنج کانونی با علائم اتونوم بر قسمتی از مغز که مسئول عملکردهای غیر ارادی است، تأثیر میگذارد و باعث تغییر در فشار خون، ضربان قلب یا عملکرد روده یا مثانه میشود. در نهایت، تشنجهای کانونی میتوانند به قسمتهایی از مغز که احساسات یا خاطرات را تحریک میکند ضربه بزنند و باعث ایجاد احساس ترس، اضطراب یا دژاوو شوند.
از آنجا که تشنجهای کانونی فقط بخشی از مغز را درگیر میکنند، علائم اغلب به اندازه تشنجهای جنرالیزه شدید نیست. علائم تشنج کانونی اغلب فقط یک طرف بدن را به جای هر دو طرف درگیر میکنند.
تشنجهای کانونی بر اساس سطح آگاهی به سه دسته طبقهبندی میشوند: آگاه، اختلال آگاهی یا آگاهی ناشناخته.
انواع تشنجهای کانونی، بر اساس سطح آگاهی، عبارتند از:
تشنج آگاه یا تشنج کانونی ساده: در طول تشنج کانونی ساده، فرد بیدار است و پس از آن میتواند تشنج را به یاد آورد. آنها ممکن است خشکشان زده باشد و قادر به پاسخگویی نباشند یا بتوانند به شما بگویند چه اتفاقی میافتد. این تشنجها ممکن است از چند ثانیه تا چند دقیقه طول بکشند و فرد معمولاً میتواند فعالیتهای عادی خود را پس از آن از سر بگیرد. اگرچه تشنج کانونی ساده ممکن است گاهی نشانه این باشد که تشنج شدیدتری در راه است.
تشنج اختلال آگاهی یا تشنج کانونی مرکب: در طول این نوع تشنج، ممکن است آگاهی کمی مختل شود یا آگاهی به شدت مختل شود. فرد مبتلا به تشنج ممکن است فعالیتهایی را انجام دهد که هدفمند به نظر میرسند؛ اما انگار اصلاً کنترل مغزش را ندارد. این اقدامات میتوانند نسبتاً ساده باشند، مانند لب زدن، یا ممکن است اقدامات پیچیدهای باشد، مانند راه رفتن، بیرون آوردن لباس، لگد زدن یا تکان دادن پاها. ممکن است به نظر برسد که آنها رویاپردازی میکنند؛ اما بر خلاف فردی که خیالپردازی میکند، آنها نمیتوانند از کار خود شگفتزده شوند.
برخی از تشنجها بهعنوان یک اختلال آگاهی شروع میشوند و سپس به یک تشنج جنرالیزه تونیک-کلونیک پیشرفت میکنند.
به یاد داشته باشید، هرگونه تشنج تونیک-کلونیک که بیش از پنج دقیقه طول بکشد، باید با ۱۱۵ تماس بگیرید.
انواع تشنج ترکیبی و ناشناخته
تشنجهای جنرالیزه و کانونی: برخی از صرعها شامل تشنجهای کانونی و جنرالیزه هستند، به ویژه برخی از سندرومهای دوران کودکی، مانند سندروم دراوت و سندروم لنوکس-گاستوت. برخی از تشنجها بهعنوان یک تشنج کانونی شروع میشوند و سپس به دو طرف مغز گسترش مییابند و به یک تشنج تونیک کلونیک جنرالیزه تبدیل میشوند. این همان مشخصهای است که قبلاً «تشنجهای جنرالیزه ثانویه» نامیده میشد؛ اما اکنون «تشنجهای کانونی تونیک کلونیک دو طرفه» نامیده میشود.
تشنج ناشناخته: این اصطلاح برای توصیف صرعهایی استفاده میشود که به نظر میرسد تشنجهای جنرالیزه هستند، حتی اگر ناشی از ضایعه کانونی مغز باشند. این طبقهبندی تشنج همچنین برای افرادی استفاده میشود که به نظر میرسد تشنج جنرالیزه داشتهاند؛ اما آزمایشهای تشخیصی آنها قطعی یا در دسترس نیست.
انواع صرع
صرعها اغلب با مجموعهای پیچیده از ویژگیها گروهبندی میشوند که سندرومها هستند. همچنین گاهی اوقات با علائم یا قسمتی از مغز آسیب دیده توصیف میشوند.
نمونههایی از برخی سندرومهای صرع
صدها سندروم صرع مختلف شناسایی شده است. برخی از صرعها میتوانند همزمان باعث تأخیر در رشد شوند یا فرآیندهایی را توسعه دهند که در رشد اختلال ایجاد میکنند. سایر صرعها هیچ تأثیری بر توسعه توانایی شناختی ندارند.
در ادامه برخی از انواع سندرومهای صرع توصیف شدهاند.
صرع غیابی دوران کودکی (CAE): افراد مبتلا به این سندروم صرع دارای حملات خیرهکنندهای هستند که ۱۰ تا ۲۰ ثانیه طول میکشد و سپس ناگهان به پایان میرسد. این بیماری قبلاً صرع پتی مال نامیده میشد و بیشتر در کودکان شایع است. CAE اغلب به درمان پزشکی پاسخ میدهد و در نوجوانی ناپدید میشود.
صرع غیابی دوران نوجوانی (JAE): این نوع صرع، با صرع غیابی دوران کودکی (CAE) متفاوت است. تشنجها بیشتر طول میکشند و ممکن است فرد تا آخر عمر دچار این صرع شود. حدود ۸۰ درصد از افراد مبتلا به JAE نیز تشنج تونیک کلونیک خواهند داشت. JAE اغلب به درمان پاسخ میدهد؛ اما این درمان را باید تا پایان عمر ادامه داد.
صرع میوکلونیک نوجوانان (JME): در این حالت، معمولاً تشنج در عرض یک ساعت پس از بیدار شدن رخ میدهد. افراد مبتلا به JME میتوانند تشنج غیابی، تشنج میوکلونیک (تکاندهنده عضلات) و تشنج تونیک کلونیک جنرالیزه داشته باشند. محرکهای رایج شامل محرومیت از خواب و استرس یا خستگی بعد از مصرف زیاد الکل است.
صرع خوش خیم دوران کودکی با اسپایکهای مرکزی-گیجگاهی (BECTS): این نوع صرع که قبلاً با نام صرع خوش خیم رولاندیک شناخته میشد، نوعی تشنج کانونی است که در کودکان ۳ تا ۱۲ سال ظاهر میشود. نیمی از صورت ممکن است شروع به لرزیدن کند و بیحسی صورت یا زبان ایجاد شود. این تشنجها معمولاً در شب و اغلب در هنگام خواب رخ میدهند. برای اکثر کودکان، تشنج تا سن ۱۳ سالگی متوقف میشود، اگرچه میتواند تا ۱۸ سالگی ادامه یابد.
صرعهای بازتابی (واکنشی یا رفلکسی): هرگاه فردی به سندروم صرع بازتابی مبتلا باشد، یک محرک خاص میتواند باعث تشنج جنرالیزه تونیک کلونیک (گراند مال) شود. شایعترین سندروم صرع رفلکس، صرع حساس به نور است؛ تا جایی که چراغهای چشمک زن میتوانند باعث تشنج شوند. این میتواند تماشای تلویزیون، انجام بازیهای ویدئویی یا حتی مشاهده نور از میان درختان را با مشکل مواجه کند. سایر محرکهای صرع بازتابی میتوانند شنوایی باشند، مانند آهنگ یا ناقوس کلیسا. برخی افراد محرکهای لمسی دارند، مانند حمام گرم یا مسواک زدن. بهترین راه برای جلوگیری از تشنج، اجتناب از عوامل محرک است؛ اما انجام اینکار این همیشه ممکن نیست.
سندرومهای صرع مرتبط با خواب: برخی از صرعها مستقیماً به خواب یا برانگیختگی فوری از خواب مربوط میشوند. بهعنوان مثال میتوان به صرع هیپرموتور مرتبط با خواب (صرع لوب فرونتال شبانه) و صرع لوب گیجگاهی شبانه (NTLE) اشاره کرد. مانند صرع خوش خیم دوران کودکی با اسپایکهای مرکزی-گیجگاه ، سندرومهای صرع مربوط به خواب گاهی اوقات تشخیص داده نمیشود مگر اینکه فردی در خواب با علائم حرکتی دچار تشنج شود.
ویژگیهای صرع بر اساس ناحیه مغز
از آنجا که قسمتهای مختلف مغز عملکردهای متفاوتی را انجام میدهند، فعالیتهای تشنجی در مناطق مختلف میتواند علائم متمایزی داشته باشد.
در اینجا به چند نمونه از سندرومهای صرع اشاره میشود که توسط مناطقی از مغز که تحت تأثیر قرار میگیرند دستهبندی شدهاند.
صرع لوب گیجگاهی (TLE): این نوع صرع اغلب دارای هالهای از دژاوو، ترس، بو یا مزه غیر معمول است. TLE اغلب در دوران کودکی یا نوجوانی شروع میشود. تشنج TLE میتواند شبیه یک حمله خیرهکننده باشد، یا شخص ممکن است رفتارهای تکراری بیهودهای انجام دهد که به آنها اتوماتیسم میگویند. برخی از اتوماتیسمهای رایج عبارتند از: چیدن لباس، لب زدن، پلک زدن چشمها و حرکات غیر معمول سر. TLE با آسیب هیپوکامپ، که اسکلروز هیپوکامپ (HS) نامیده میشود، همراه است. آسیب هیپوکامپ نیز میتواند در یادگیری و حافظه اختلال ایجاد کند.
صرع لوب فرونتال: این صرع اغلب بر حرکت تأثیر میگذارد. فردی که مبتلا به صرع لوب فرونتال است ممکن است ضعف عضلانی و حرکات غیرطبیعی داشته باشد. مانند پیچ خوردن، تکان دادن دستها و پاها یا ایجاد چروک در هنگام تشنج. ممکن است فرد مبهوت شده و حتی فریاد بزند. غالباً تا حدودی از دست دادن هوشیاری وجود دارد و برخی از تشنجهای لوب فرونتال هنگامی رخ میدهد که فرد در خواب است.
صرع نئوکورتیکال یا گیجگاهی: این نوع صرع میتواند جنرالیزه یا کانونی باشد. قشر مغز، در واقع لایه بیرونی مغز است و علائم تشنج میتواند از احساسات غیر معمول گرفته تا توهمات بصری، تغییرات احساسی یا تشنج متفاوت باشد.
صرع لوب اکسیپیتال: این نوع صرع نادر است؛ اما میتواند به دلیل تومورها یا ناهنجاریهای مغزی ایجاد شود و یکی از صرعهای کانونی خوش خیم دوران کودکی است. گاهی اوقات باعث تشنج در دو طرف بدن میشود و تغییرات بینایی هم قبل و هم بعد از تشنج ممکن است رخ دهد.
تشنج هیپوتالاموسی: این نوع نادر صرع در دوران کودکی شروع میشود و در اثر تومور غیر سرطانی هیپوتالاموس (ناحیهای در قاعده مغز) ایجاد میشود. تشخیص هامارتوم هیپوتالاموس اغلب دشوار است؛ زیرا تشنجها میتوانند مانند خندیدن (تشنج ژلاستیک) یا گریه کردن (تشنج داکریستیک) به نظر برسند.
علل و عوامل خطر صرع
برای بیش از ۷۰ درصد افراد مبتلا به صرع، علت آن حتی با یک ارزیابی کامل پزشکی مشخص نیست.
انجمن بینالمللی مبارزه با صرع، علتهای این بیماری را در شش دسته تقسیمبندی کرده است: ژنتیکی، ساختاری، متابولیکی، ایمنی، عفونی و ناشناخته. گاهی اوقات ترکیب این دستهها به بهترین وجه علل تشنج را توصیف میکند.
علت ژنتیکی: این علت، نوعی از صرع را توصیف میکند که نتیجه مستقیم یک نقص ژنتیکی شناخته شده است. اگرچه تعداد کمی از افراد مبتلا به صرع دارای جهش ژنتیکی شناخته شده هستند؛ اما با پیشرفت تجهیزات آزمایشگاهی، بر تعداد افراد شناخته شده نیز افزوده میشود.
علت ساختاری: در این نوع موارد، تشنجها ناشی از تغییر در ساختار بخشی از مغز است. یک فرد میتواند با این ناهنجاریهای ساختاری (که در آن حالت مادرزادی نامیده میشود) متولد شود، یا این ناهنجاریهای ساختاری میتوانند نتیجه فرآیندهایی مانند ضربه به سر، عفونت یا سکته مغزی باشند.
علت متابولیک: این زمانی است که یک وضعیت متابولیک مستند شده منجر به افزایش خطر صرع میشود.
علت ایمنی: در این موارد، شواهدی وجود دارد که نشان میدهد التهاب سیستم عصبی مرکزی منجر به صرع میشود، مانند برخی از انواع آنسفالیت خود ایمنی.
علت عفونی: این یکی از مهمترین علل صرع در سراسر جهان است. عفونتهایی که میتوانند منجر به صرع شوند شامل ویروس نقص ایمنی انسانی (HIV)، مالاریا، سل و عفونت انگلی معروف به سیستیسرکوزیس است.
علت ناشناخته: این توصیف زمانی مورد استفاده قرار میگیرد که اعتقاد بر این است که هیچ یک از علل ذکر شده در بالا بهطور قابل توجهی در ایجاد صرع نقش ندارند. این طبقهبندی بسیار رایج است و حدود یک سوم موارد صرع را تشکیل میدهد.
محرکهای صرع
علل صرع با محرکها یکسان نیست، یعنی محرکهای تشنجی باعث صرع نمیشوند؛ اما میتوانند منجر به تشنج صرع در افرادی شوند که از قبل مستعد هستند.
محرکهای متداول تشنج شامل استرس، محرومیت از خواب، کم آبی بدن یا از دست دادن وعدههای غذایی و مصرف یا ترک الکل یا مواد مخدر است.
بخش قابل توجهی از صرعهای دوره کودکی، علل ژنتیکی، متابولیکی دارند، یا این که فرد با مشکل ساختاری در مغز متولد شده است. صرع در بزرگسالان بیشتر به دلیل تغییرات ساختاری ایجاد شده در طول زمان مانند تومورها یا سکته مغزی ایجاد میشود.
تشنجهایی که به دلیل صرع رخ نمیدهند
توجه به این نکته ضروری است که همه تشنجها ناشی از صرع نیستند. مشکلات حاد عصبی مانند سکته مغزی یا آسیب به سر نیز میتوانند باعث تشنج شوند. مشکلات متابولیک مانند هیپوگلیسمی (عارضه جانبی شایع انسولین درمانی) و مسمومیت دارویی گاهی اوقات باعث تشنج میشوند.
در نوزادان و کودکان، تب بالا میتواند باعث تشنج شود. حتی استرس، از دست دادن وعدههای غذایی یا کم خوابی میتواند در برخی افراد تشنج ایجاد کند.
اعتقاد بر این است که حملات روانشناختی غیر صرعی (PNES)، نوعی اختلال بهنام «اختلال تبدیل» هستند که در آنها علائم جسمانی علت فیزیکی اساسی ندارند. به نظر میرسد افراد مبتلا به PNES دچار تشنج صرعی هستند؛ اما علائم آنها برخلاف صرع، ناشی از تخلیههای الکتریکی غیر طبیعی مغز نیست. در عوض، آنها علت روانی دارند. افرادی که صرع دارند نیز میتوانند بهطور همزمان PNES داشته باشند. PNES را میتوان توسط یک متخصص مراقبت بهداشت روان درمان کرد.
بسیاری از آزمایشهای مشابه برای تشخیص تشنجهای صرعی، جهت تشخیص تشنجهای غیر صرعی نیز بهکار میروند.
صرع چگونه تشخیص داده میشود؟
از آزمایشات مختلفی برای جستجوی شواهد صرع و رد سایر علل احتمالی تشنج استفاده میشود.
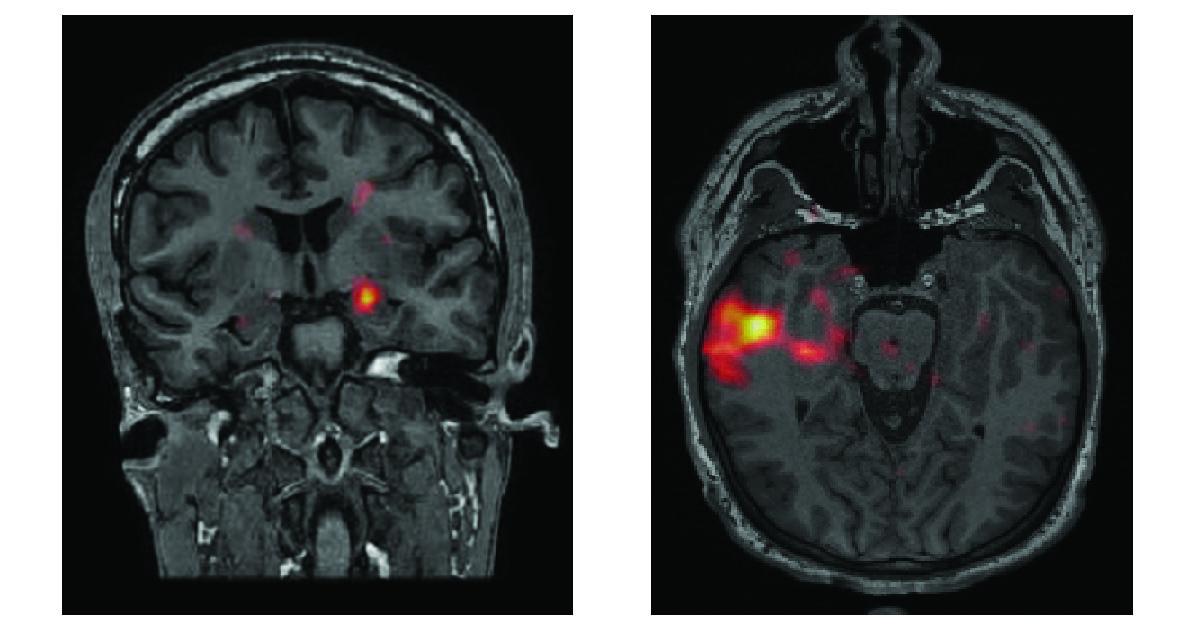
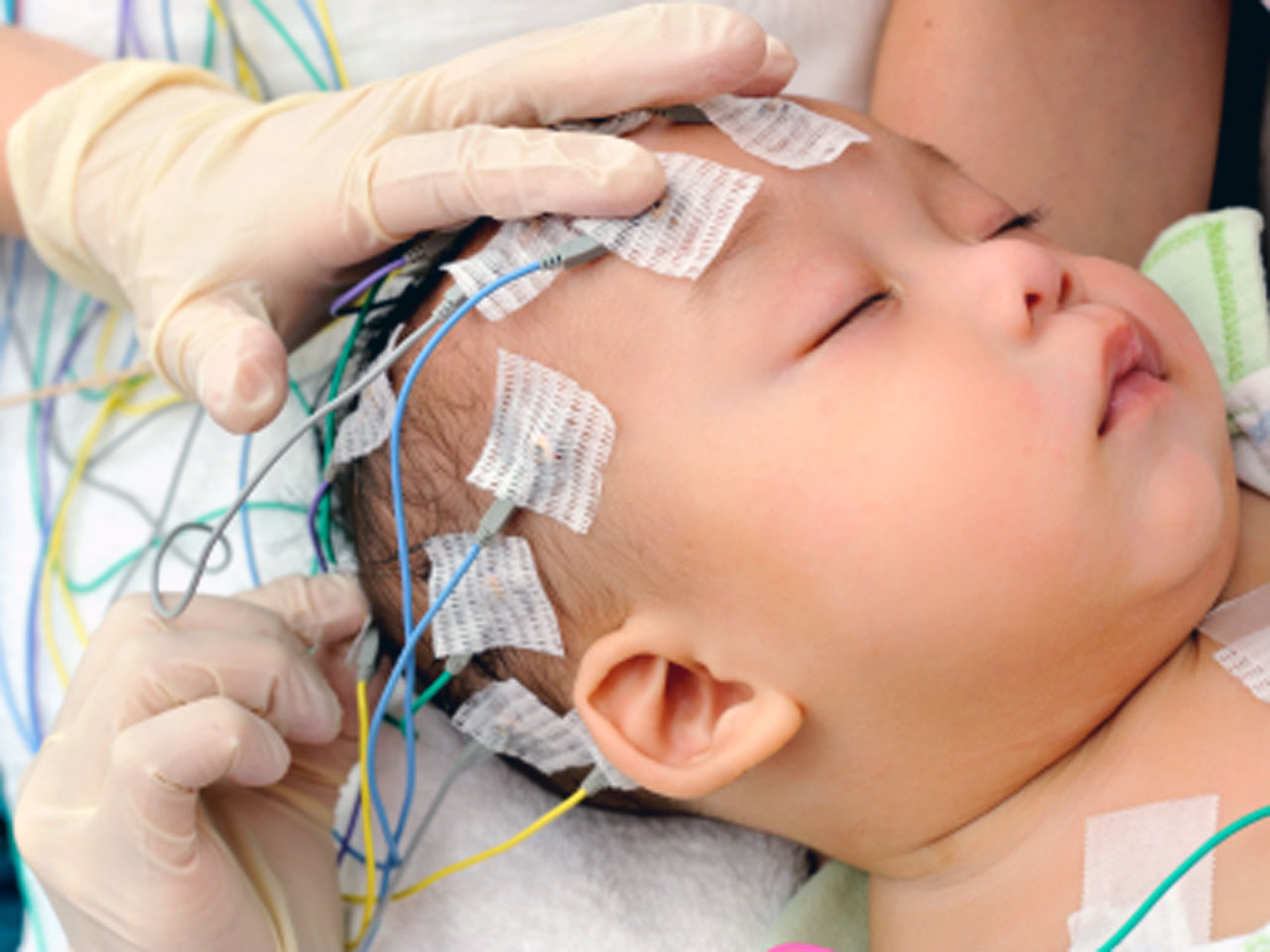
یکی از ابزارهای اصلی مورد استفاده در تشخیص صرع، الکتروانسفالوگرام یا EEG است. EEG فعالیت الکتریکی مغز را ثبت میکند و میتواند فعالیت الکتریکی غیر طبیعی مغز که باعث صرع میشود را آشکار کند.
گاهی اوقات تصویربرداری مغز با استفاده از MRI یا توموگرافی کامپیوتری (CT) انجام میشود تا ناهنجاریهای ساختاری در مغز که ممکن است باعث تشنج شوند، بررسی شوند.
سابقه پزشکی فرد نیز سرنخهای مهمی را در زمینه علت اصلی تشنج ارائه میدهد.
پیشبینی صرع
صرع یک بیماری بالقوه تهدیدکننده زندگی است و اگر به درستی تشخیص داده نشود و درمان نشود، خطر مرگ زودرس را به همراه دارد.
کودکان و نوجوانان مبتلا به این بیماری احتمالاً طول عمر آنها به دلیل صرع کاهش نمییابد. اگر این افراد از دارویی استفاده میکنند که بهطور مؤثر تشنج آنها را کنترل میکند، نیازی نیست که نگرانی خاصی داشته باشند.
افراد مسن که به صرع مبتلا میشوند بیشتر در معرض خطرات این بیماری یا یکی از عوارض آن قرار دارند؛ اما بسیاری از آنها زندگی سالم خود را ادامه میدهند.
مدت زمان صرع
مدت زمانی که علائم صرع را تجربه میکنید به نوع صرع شما و علت ایجاد آن بستگی دارد.
تا ۶۰ درصد از افراد مبتلا به صرع پس از استفاده از اولین داروی تشنجی که امتحان میکنند، بدون تشنج خواهند بود. از هر چهار بزرگسال، یک نفر دچار صرع کنترل نشده میشود و دیگران نیز گاهی دچار تشنج میشوند.
تقریباً ۷۵ درصد از کودکان مبتلا به صرع، دو سال پس از شروع درمان عاری از تشنج خواهند بود. کمتر از ۱۰ درصد از کودکان نیز دچار صرع کنترل نشده میشوند.
بهطور کلی، اگر دو تا چهار سال بدون تشنج بودهاید، اکثر پزشکان کاهش دوز یا حتی قطع داروی تشنج را در نظر خواهند گرفت. اما بسیاری از مبتلایان به صرع برای اینکه علائم خود را تحت کنترل داشته باشند، باید مدت بیشتری تحت درمان باشند.
نباید بدون مشورت با پزشک مصرف داروهای تشنجی خود را متوقف کنید.
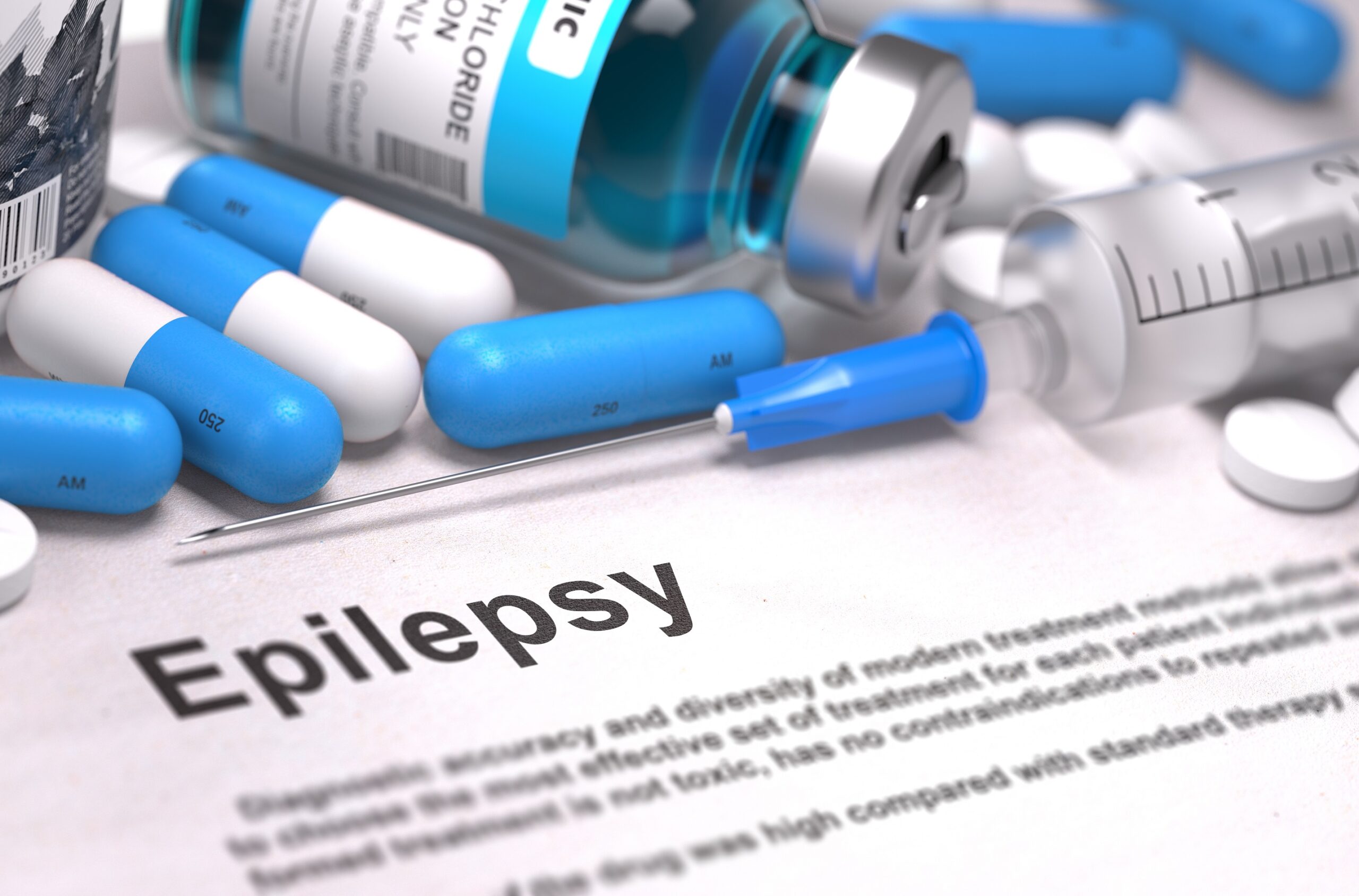
گزینههای درمانی و دارویی برای صرع
اولین نوع درمانی که معمولاً برای صرع ارائه میشود، داروهای ضد تشنج (ASM) است که بیش از ۲۰ نوع آن وجود دارد. بهطور معمول، داروهای ضد تشنج با دوز کم شروع میشوند و به تدریج دوز افزایش مییابد تا دوز مناسب برای فرد پیدا شود.
گزینههای دارویی
اکثر افراد مبتلا به صرع میتوانند با مصرف داروی ضد تشنج بدون تشنج شوند. برخی ممکن است نیاز به ترکیبی از ASMها برای کنترل تشنج خود داشته باشند.
یافتن دارو و دوز مناسب میتواند مشکل باشد. برای کمک به شما در یافتن دوز ASM مناسب، پزشک وضعیت شما، دفعات تشنج، سن شما و سایر شرایط سلامتی که ممکن است داشته باشید و همچنین هرگونه دارویی که برای مصرف میکنید را در نظر میگیرد.
برای شروع، پزشک شما یک دارو را با دوز نسبتاً کم تجویز میکند و دوز را به تدریج افزایش میدهد تا تشنج شما کنترل شود.
ASMها عوارض جانبی متعددی دارند. شایعترین عوارض جانبی خفیف عبارتند از:
- خستگی
- سرگیجه
- افزایش وزن
- از دست دادن تراکم استخوان (پوکی استخوان)
- راشهای پوستی
- مشکلات تعادل و هماهنگی
- مشکلات گفتاری
- از دست دادن حافظه
- مشکل در تمرکز
عوارض جانبی جدیتر؛ اما نادر عبارتند از:
- افسردگی
- افکار خودکشی
- بثورات شدید
- التهاب کبد
برای بهره بردن هرچه بیشتر از درمان دارویی و برای کنترل بیشتر تشنجها، باید داروها را طبق تجویز مصرف کرده و قبل از تغییر به نسخه عمومی داروهای خود یا مصرف سایر داروهای تجویزی و داروهای بدون نسخه، با پزشک خود تماس بگیرید.
ASM خود را بدون صحبت با پزشک قطع نکنید و در صورت احساس افسردگی، افکار خودکشی یا تغییرات غیرمعمول در خلق و خو یا رفتار خود، در اسرع وقت با پزشک خود تماس بگیرید.
ماری جوانای پزشکی و CBD
در ژوئن سال ۲۰۱۸، سازمان غذا و داروی ایالات متحده (FDA) داروی Epidiolex (کانابیدیول) را که از گیاه شاهدانه گرفته شده است، برای درمان سندروم لنوکس-گاستوت و سندروم درات تأیید کرد.
Epidiolex از کانابیدیول تصفیه شده (مادهای که در ماری جوانا یافت میشود) ساخته شده است. این دارو حاوی THC نیست. THC اصلیترین ماده روان گردان در ماری جوانا است که باعث استفاده زیاد و اعتیاد میشود.
مشخص شده است که Epidiolex فرکانس تشنج را در کودکان و بزرگسالان مبتلا به این سندرومهای صرع، کاهش میدهد.
بر اساس مقالهای در سال ۲۰۲۰ در مجله Journal of Pediatric Pharmacology and Therapeutics منتشر شد، این دارو برای سندرومهای صرع ژنتیکی و سندروم صرع ناشی از عفونت نیز مورد مطالعه یا استفاده قرار گرفته است. مطالعات بیشتر در مورد کانابیدیول تصفیه شده برای صرع در دست انجام است.
جراحی برای صرع
بیش از نیمی از افرادی که به تازگی مشخص شده به صرع مبتلا هستند، با اولین داروی خود بدون تشنج خواهند شد. اگر داروهای ضد صرع مؤثر نباشند، پزشک ممکن است جراحی را توصیه کند.
اگر اسکن مغز شما نشان دهد که تشنج شما از ناحیهی کوچک و کاملاً مشخصی از مغز شما سرچشمه میگیرد، جراحی میتواند مفید باشد و حذف آن ناحیه از مغز با گفتار، زبان، عملکرد حرکتی، بینایی یا شنوایی تداخل ندارد.
در اکثر جراحیهای صرع، جراح مغز و اعصاب ناحیهای از مغز شما که باعث تشنج میشود را بر میدارد. جراحی سنتی مستلزم باز شدن جمجمه برای دسترسی به قسمتی از مغز است که باید برداشته شود. یک نوع جراحی جدیدتر، به نام لیزر استریوتاکتیک، میتواند از طریق یک سوراخ کوچک در جمجمه انجام شود. استریوتاکتیک به استفاده از فناوریهای تصویربرداری پزشکی اشاره میکند که به جراح اجازه میدهد ابزار پزشکی را دقیقاً در مغز قرار دهد.
در برداشتن لیزری استریوتاکتیک، جراح از تصاویر CT یا MRI برای هدایت لیزر از داخل مغز به سلولهای ایجادکننده تشنج استفاده میکند. سپس از لیزر برای سوزاندن یا حذف این سلولها استفاده میشود.
حتی پس از جراحی موفقیتآمیز، برخی از افراد ممکن است برای جلوگیری از تشنج به مصرف داروهای ضد تشنج ادامه دهند؛ اما ممکن است بتوانند داروهای کمتری در دوزهای کاهش یافته مصرف کنند.
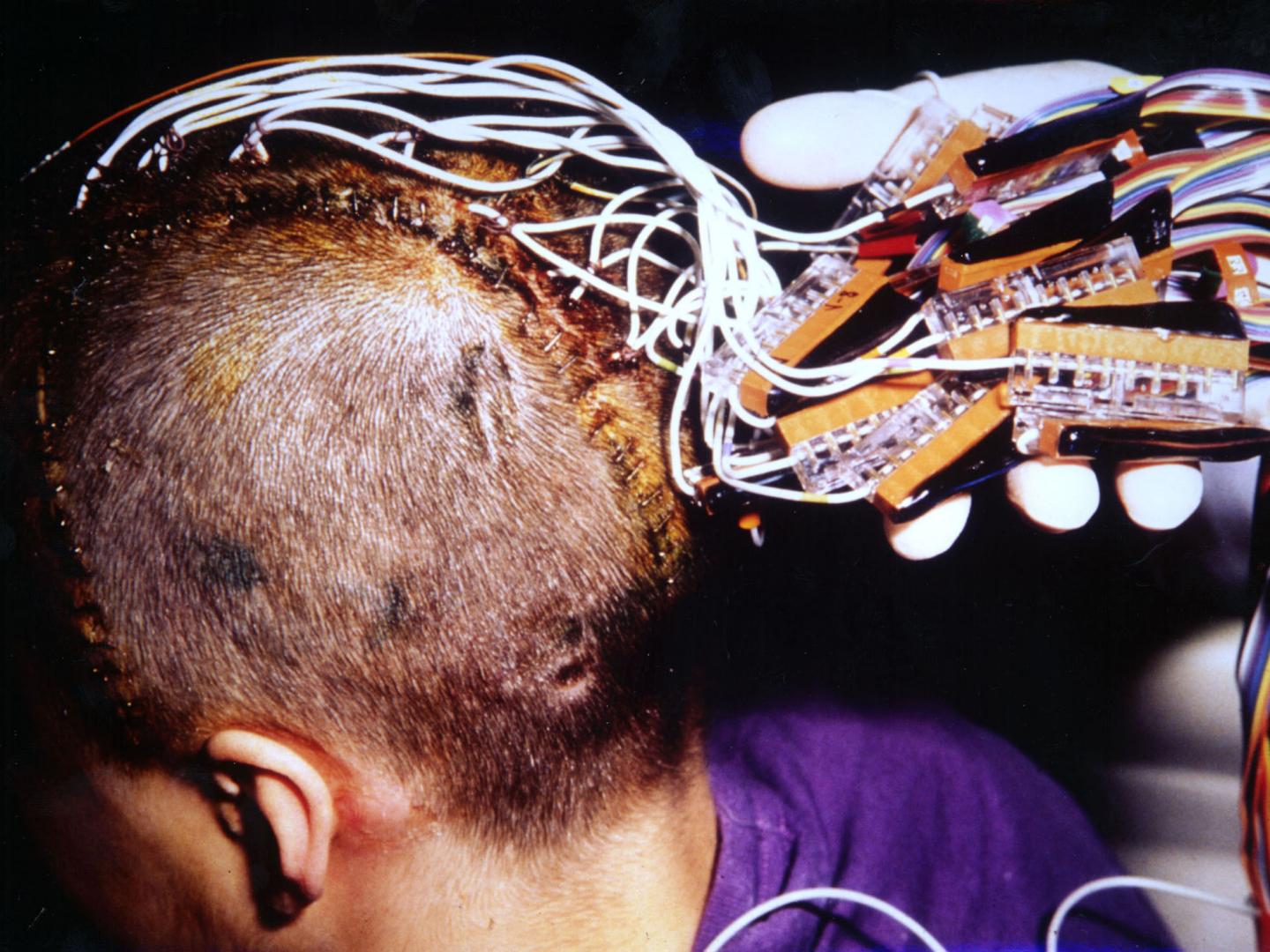
گزینههای تحریک عصبی
جایگزین جراحی برای برخی از افراد مبتلا به صرع، تحریک عصبی است. در این روش، عصب واگ یا بخشهایی از مغز با پالسهای الکتریکی تحریک میشوند تا تشنج را متوقف کرده و احتمالاً از آنها جلوگیری کند.
تحریک عصب واگ: در این رویکرد، دستگاهی به نام تحریک کننده عصب واگ در زیر پوست سینه شما کاشته شده و با سیم به عصب واگ گردن شما متصل میشود. این دستگاه مجهز به باتری، پالسهای انرژی الکتریکی را از طریق عصب واگ به مغز شما میفرستد و تعداد و شدت تشنج را کاهش میدهد.
تحریک عمیق مغزی: در این رویکرد، یک جراح مغز و اعصاب الکترودهایی را در قسمت خاصی از مغز شما (معمولاً تالاموس) میکارد. الکترودها به ژنراتوری که در قفسه سینه یا جمجمه شما کاشته شده متصل میشوند و برای کنترل تشنج، پالسهای الکتریکی را به مغز شما میفرستند.
تحریک عصبی پاسخگو: نشان داده شده است که دستگاه عصبی قابل کاشت و شبیهساز ضربان، میتواند تشنج را از طریق فرآیندی به نام تحریک عصبی پاسخگو متوقف کند. این دستگاه به منظور تجزیه و تحلیل الگوهای فعالیت مغزی برای تشخیص تشنج، قبل از وقوع آن و انتقال بار الکتریکی به ناحیه آسیب دیده مغز طراحی شده است تا آنها را متوقف کند.
تحقیقات در حال انجام نشان میدهند که استفاده طولانی مدت از این دستگاه همچنین میتواند احتمال تشنج را در وهله اول کاهش دهد.
تحریک مداوم: در حال حاضر، محققان در حال آزمایش تکنیکی به نام تحریک مداوم هستند. در این رویکرد، یک بار الکتریکی به منطقه شروع تشنج یا ناحیهای از مغز که در آن تشنجها ایجاد میشوند اعمال میشود تا آنها را قطع کند.
این رویکرد در افرادی که دچار تشنجهایی میشوند که در ناحیهای از مغز شروع میشوند و در حین عمل جراحی برداشته نمیشوند، مفید است؛ زیرا جراحی در چنین شرایطی بر گفتار و سایر عملکردها تأثیر میگذارد.
درمانهای جایگزین و مکمل
برخی از افراد مبتلا به صرع درمانهای جایگزین و مکمل را امتحان میکنند، از جمله:
- طب سوزنی
- ویتامین E
- داروهای گیاهی
- تکنیکهای کاهش استرس
- رژیمهای تخصصی
اگرچه تحقیقات در این زمینهها محدود است؛ اما برخی از مردم میگویند که استفاده از این روشها به آنها در مدیریت تشنج کمک کرده است.
طب سوزنی یک درمان سنتی چینی است که در آن یک متخصص، سوزنهای نازک را در نقاط مختلف بدن که به آن نقاط طب سوزنی بدن شما میگویند (در مورد صرع، معمولاً در اطراف گوش) فرو میکند. نشان داده شده است که طب سوزنی باعث کاهش درد در مبتلایان به آرتریت و میگرن میشود و به نظر میرسد در برخی افراد شدت و زمان تشنج را کاهش میدهد.
تصور میشود که ویتامین E روی برخی از فرآیندهای مغزی که در صرع نقش دارند، اثر میگذارد. در نتیجه، برخی از مطالعات نشان دادهاند افرادی که از داروهای ضد صرع استفاده میکنند و مکملهای ویتامین E نیز مصرف میکنند، در الکتروانسفالوگرام مغز کمتر دچار تشنج میشوند و علائم صرع کمتری از خود نشان می دهند.
از داروهای گیاهی متعددی برای درمان صرع در ایالات متحده استفاده شده است، از جمله مهمترین آنها ماگورت و سنبلالطیب است. تحقیقات درباره ایمنی و اثربخشی آنها در افراد مبتلا به صرع محدود است و هیچ مدرکی وجود ندارد که نشان دهد آنها فرکانس یا شدت تشنج را کاهش میدهند.
اگرچه اکثر مکملهای گیاهی بهطور کلی بیخطر هستند؛ اما برخی از آنها میتوانند تشنج شما را بدتر کنند، عوارض جانبی ایجاد کنند یا بر نحوه عملکرد داروهای صرع تأثیر بگذارند. قبل از مصرف هر گونه مکمل گیاهی با پزشک خود مشورت کنید.
بسته به اینکه چه چیزی باعث تشنج شما میشود، کاهش استرس ممکن است به محدود کردن دفعات آنها کمک کند و بهطور کلی به بهبود سلامت کلی و احساس رفاه شما کمک کند.
ثابت شده است که فعالیت بدنی مانند پیادهروی، شنا یا دوچرخه سواری به افراد مبتلا به صرع کمک میکند؛ زیرا ورزش فعالیت الکتریکی غیرطبیعی مغز را که باعث تشنج میشود، آرام میکند. قبل از شروع برنامه ورزشی جدید با پزشک خود مشورت کنید تا مطمئن شوید که برای شما و صرع شما مناسب است.
بهطور کلی، شما باید از فعالیتهایی که در صورت تشنج خطرناک هستند (مانند اسکی) پرهیز کنید. اگر در حال تمرین و ورزش هستید، حتماً در صورت بروز تشنج از دستبند هشدار پزشکی استفاده کنید.
یوگا نیز میتواند به کاهش استرس کمک کند؛ زیرا برای تقویت بدن و آرامش ذهن شما ورزش را با تنفس عمیق و مدیتیشن ترکیب میکند.
مدیتیشن میتواند ذهن شما را از استرس و افکار خاصی که باعث ایجاد آن میشوند، دور کند. بهطور خاص، مدیتیشن ذهن آگاهی ممکن است به کاهش تشنج و بهبود روحیه در افراد مبتلا به صرع کمک کند.
موسیقی درمانی ممکن است به کودکان مبتلا به صرع کمک کند. در دهه ۹۰ میلادی، محققان دریافتند که کودکان مبتلا به صرع هنگام گوش دادن به یک سونات موتزارت بهنام 448K، فعالیت مغزی غیر عادی کمتری داشتند و تشنج کمتری داشتند. این را اثر موتزارت مینامند.
اما برخی از انواع موسیقی ممکن است باعث تشنج شوند؛ بنابراین قبل از آزمایش موسیقی درمانی برای خود یا فرزند خود، با پزشک مشورت کنید.
در نهایت، طبق گفته بنیاد صرع، رژیم غذایی کتو (رژیم غذایی پرچرب و کم کربوهیدرات) تشنج را در برخی از افراد مبتلا به صرع کنترل میکند. شما نباید رژیم را به تنهایی شروع کنید؛ رژیم غذایی باید توسط پزشک تجویز شده و توسط متخصص تغذیه تحت نظر قرار گیرد، زیرا نیاز به اندازهگیری دقیق کالری، مایعات و پروتئین دریافتی دارد.
بنیاد صرع میگوید رژیم غذایی در کودکان مبتلا به تشنج که به داروهای ضد تشنج پاسخ نمیدهند، مؤثرتر است.
نام کامل آن رژیم کتوژنیک است؛ زیرا باعث میشود وقتی بدن از چربی برای منبع انرژی خود استفاده میکند، بدن کتون یا اسید تولید کند. اعتقاد بر این است که سطح بالای کتون خون منجر به بهبود کنترل تشنج میشود.
پیشگیری از صرع و تشنج
هیچ راه اثبات شدهای برای جلوگیری از همه انواع صرع وجود ندارد. ولی با توجه به اطلاعات ارائه شده از سوی CDC، راههایی برای کاهش خطر ابتلا به این بیماری وجود دارد.
CDC میگوید عفونتی به نام سیستیسرکوزیس، شایعترین علت صرع است و از انگل به انسان منتقل میشود. شما میتوانید با رعایت بهداشت شخصی مناسب مانند شستن مرتب دستها و استفاده از روشهای ایمن تهیه غذا، از جمله تمیز کردن مرتب سطوح آشپزخانه خود، خطر ابتلا به این عفونت را کاهش دهید.
یکی دیگر از علل شایع صرع، آسیب مغزی یا ضربه به سر است. البته، شما نمیتوانید از همه تصادفات جلوگیری کنید؛ اما میتوانید با استفاده از کلاه ایمنی هنگام انجام ورزشهایی مانند هاکی یا مثلاً هنگام اسکیت بورد یا دوچرخه سواری، خطر آسیب به سر را کاهش دهید.
بستن کمربند ایمنی هنگام سوار شدن در ماشین و اطمینان از استفاده از صندلیهای ایمنی کودک برای نوزادان و کودکان کوچکتر نیز میتواند کمک کننده باشد.
کاهش خطر حمله قلبی و سکته مغزی همچنین میتواند به کاهش خطر ابتلا به صرع در مراحل بعدی زندگی کمک کند؛ زیرا برخی از صرعها ناشی از این رویدادهای جدی سلامتی هستند. پیروی از رژیم غذایی سالم، ورزش منظم و کاهش استرس میتواند به حفظ سلامت قلب و عروق خونی کمک کند.
بر اساس اطلاعات ارائه شده از سوی CDC، در نهایت، برخی صرعها با عوارض دوران بارداری و زایمان مرتبط هستند. تدوین برنامه مراقبتهای دوران بارداری با پزشک میتواند خطرات نوزادان شما را به حداقل برساند.
پس از تشخیص صرع، بهترین راه برای جلوگیری از تشنج و کاهش تعداد آنها، رعایت درمان تجویز شده توسط پزشک است. اگر احساس میکنید درمان شما کار نمیکند و تشنج بر کیفیت زندگی شما تأثیر میگذارد، در مورد گزینههای دیگر با پزشک خود مشورت کنید.
Embrace2، نوعی ساعت هوشمند برای صرع است که فعالیتهای الکترودرمی (تغییرات هدایت الکتریکی پوست در پاسخ به تعریق) و حرکت فیزیکی که ممکن است نشان دهنده تشنج باشند را رصد میکند. این ساعت هوشمند، محصولی است که میتواند به بزرگسالان و کودکان ۶ سال به بالا کمک کند. این دستگاه میتواند طوری برنامهریزی شود که در صورت احساس علائم احتمالی تشنج، هشدار را از طریق تلفن هوشمند به مراقبت کننده ارسال کند تا وقتی فرد دچار تشنج میشود، تنها نباشد.
عوارض صرع
اکثر افراد مبتلا به صرع میتوانند زندگی طولانی و پرباری داشته باشند، به شرط آنکه زود تشخیص داده شوند و بهطور مؤثر درمان شوند.
اما این بیماری ممکن است عوارض مهلکی ایجاد کند.
بهعنوان مثال، افرادی که همچنان دچار تشنج میشوند، در معرض خطر مرگ ناگهانی غیر منتظره در صرع (SUDEP) هستند، حتی اگر از نظر سلامتی سالم باشند. اغلب، در موارد SUDEP، یک فرد مبتلا به صرع، در حالت مرده پیدا میشود؛ بدون شواهد مشخصی مبنی بر اینکه او دچار تشنج شده است.
از هر سه مورد SUDEP، در یک نفر علائم تشنج نزدیک به زمان مرگ مشاهده میشود. این زمانی است که ممکن است تشنج باعث مشکلات قلبی یا تنفسی شده باشد.
سالانه بیش از ۱ نفر از ۱۰۰۰ نفر مبتلا به صرع بر اثر SUDEP جان خود را از دست میدهند و این خود علت اصلی مرگ در افراد مبتلا به تشنجهای کنترل نشده است.
یکی دیگر از عوامل بالقوه مرگ در افراد مبتلا به صرع، بحران صرعی است که بهعنوان یک تشنج یا تشنجهای متعدد که بیش از پنج دقیقه طول میکشند و باعث عوارض ریه، قلب یا عصبی میشوند، تعریف میشود.
حداکثر ۳۰ درصد از افرادی که بحران صرعی را تجربه میکنند، ظرف ۳۰ روز پس از وقوع این اتفاق میمیرند.
متأسفانه، افراد مبتلا به صرع پنج برابر بیشتر از مردم عادی در معرض مرگ بر اثر خودکشی قرار دارند. این ممکن است به دلیل استرس ناشی از مدیریت بیماری یا به خاطر انگ اجتماعی ناشی از این وضعیت باشد.
از نظر تاریخی، افرادی که دچار تشنج میشدند، در میان دیگر اعتقادات مردمی با جادوگری و تملک اهریمنی ارتباط داشتند.
صرع برای کودکان و بزرگسالان نیز میتواند منزوی کننده باشد. دوستان، خانواده، همکاران و همسایگان ممکن است شرایط را درک نکنند یا ندانند که در هنگام تشنج چگونه واکنش نشان دهند.
همچنین مواردی از دستگیری بیعلت افراد مبتلا به صرع دیده شده است. در این وضعیت، افراد مبتلا به صرع در ملاء عام تشنج میکنند، مردم و پلیسها تشنجها را با رفتارهای نامنظم یا خشونتآمیز اشتباه میگیرند یا بهعنوان نشانهای از مصرف مواد مخدر آن را در نظر میگیرند.
بهطور کلی، عدم درک و حمایت میتواند منجر به احساس تنهایی شود، به همین دلیل است که پیوستن به یک گروه حمایتی به صورت حضوری یا آنلاین، ممکن است ایده خوبی باشد.
افراد مبتلا به صرع بیش از سایرین در معرض اتفاقاتی مانند سوختگی، تصادفات رانندگی، غرق شدن یا سقوط هستند؛ به خصوص اگر این اتفاقات در طول یا بلافاصله پس از تشنج رخ دهند. این حوادث نیز میتوانند کشنده باشند.
پژوهش و آمار: چند نفر مبتلا به صرع هستند؟
طبق اطلاعات ارائه شده توسط CDC، تقریباً ۲ درصد از بزرگسالان آمریکایی ۱۸ ساله یا بالاتر (حدود ۴ میلیون نفر) و ۴۷۰ هزار کودک مبتلا به صرع هستند. بیش از نیمی از آنها مبتلا به صرع فعال هستند، به این معنی که آنها برای این بیماری تحت درمان هستند یا در یک سال گذشته دچار تشنج شدهاند.
محققان در حال مطالعه بسیاری از درمانهای جدید بالقوه برای صرع و همچنین اصلاحات و کاربردهای جدید برای درمانهای موجود هستند.
بهعنوان مثال، محققان به ارزیابی تکنیکهای جراحی با حداقل تهاجم، مانند تصویربرداری با رزونانس مغناطیسی با لیزر برای برداشتن قسمتی از مغز آسیب دیده از صرع، میپردازند.
رویکرد جراحی دیگری که مورد بررسی قرار میگیرد جراحی رادیو استریوتاکتیک است که در آن پرتو گاما به ناحیه خاصی از مغز که باعث تشنج میشود، تابیده میشود. یک بررسی سیستماتیک که در سپتامبر ۲۰۱۷ به صورت آنلاین منتشر شد به این نتیجه رسید که جراحی رادیویی یک درمان مؤثر برای کنترل تشنج در صرع لوب گیجگاهی است.
در مطالعهای که روی موشها انجام شد، نشان داده شد که یک دستگاه الکترونیکی کاشته شده در مغز با انتشار دوز مناسب دارو روی نورونهایی که پالسهای سریع شلیک میکنند و باعث تشنج میشوند، تشنج را تشخیص داده و متوقف میکند.
محققان همچنین در حال آزمایش دستگاههای تحریک عصبی خارجی برای کاهش دفعات تشنج هستند. یکی از رویکردها که تحریک عصب سه قلو خارجی نامیده میشود، شامل قرار دادن الکترودها روی پوست، روی عصب سه قلو ( این عصب مسئول احساس در صورت و فعالیتهای حرکتی مانند جویدن است) میشود. در تحقیقی که از ماه سپتامبر تا اکتبر ۲۰۲۰ در نشریه Brain Stimulation منتشر شد، مشخص شد در ۵۰ درصد از شرکتکنندگانی که حداقل هشت ساعت در روز از محرک خارجی عصب سه قلو استفاده کردند، فرکانس تشنج کاهش مییابد.
رویکرد دیگر برای تحریک عصب خارجی، تحریک عصبی واگ غیرتهاجمی است که بهعنوان تحریک عصب واگ از طریق پوست نیز شناخته میشود. بر اساس مقالهای مه سال ۲۰۱۹ در مجله Journal of Korean Neurosurgical Society منتشر شد، برخی از مطالعات کوچک نشان دادهاند که این روش میتواند فرکانس تشنج را در برخی از افراد مبتلا به صرع کاهش دهد.
شرایط مرتبط
به گفته بنیاد صرع، بیماری صرع ممکن است خطر ابتلا به اختلال خلقی مانند افسردگی یا اختلال یادگیری مانند اختلال نقص توجه و بیش فعالی (ADHD) را در کودک افزایش دهد.
کودکان مبتلا به صرع نیز ممکن است سردردهای بیشتری را تجربه کنند؛ از جمله سردرد ناشی از میگرن.
خطر فردی برای این شرایط مرتبط متفاوت است و به عوامل مختلفی بستگی دارد. از جمله اینکه چند بار کودک دچار تشنج میشود، کودک چقدر و کدام داروها را مصرف میکند و سن کودک هنگام شروع تشنج چقدر بوده است.
به گفته بنیاد صرع، افسردگی شایعترین بیماری همراه با صرع است؛ زیرا از هر چهار کودک مبتلا به این بیماری، یکی از آنها را تحت تأثیر قرار میدهد. افسردگی یک بیماری جدی است و میتواند منجر به افکار خودکشی شود.
افسردگی یا از طریق درمان شناختی رفتاری، دارویی یا هر دو به صورت ترکیبی قابل درمان است.
به گفته محققان، علاوه بر افسردگی، افراد مبتلا به صرع نیز بیشتر دچار اختلال اضطراب و اختلال دوقطبی میشوند. اگرچه ارتباط بین اختلال دوقطبی و صرع نامشخص است؛ اما احتمال دارد نگرانی در مورد تشنج در ایجاد احساس اضطراب مؤثر باشد.
اگر شما یا فرزندتان دچار اضطراب هستید، با پزشک خود مشورت کنید.
بنیاد صرع میگوید که تقریباً یک سوم کودکان مبتلا به صرع علائم یا نشانههای ADHD را نشان میدهند. اکثر کودکان مبتلا به صرع و بیش فعالی بیش از آنکه بیش فعال باشند، در توجه یا تمرکز مشکل دارند.