ویروس پاپیلوم انسانی یا HPV، به گروهی شامل ۱۵۰ ویروس گفته میشود که برخی از آنها باعث ایجاد زگیل تناسلی و برخی دیگر باعث ایجاد سرطان دهانه رحم در بانوان میشوند.
هر ویروس در این گروه، دارای یک شماره مرتبط است که به عنوان سروتیپ HPV آن ویروس شناخته میشود. برخی از سروتیپهای HPV میتوانند باعث ایجاد زگیل پوستی یا پاپیلومهای غیر سرطانی شوند؛ نام ویروس نیز از آنها گرفته شده است.
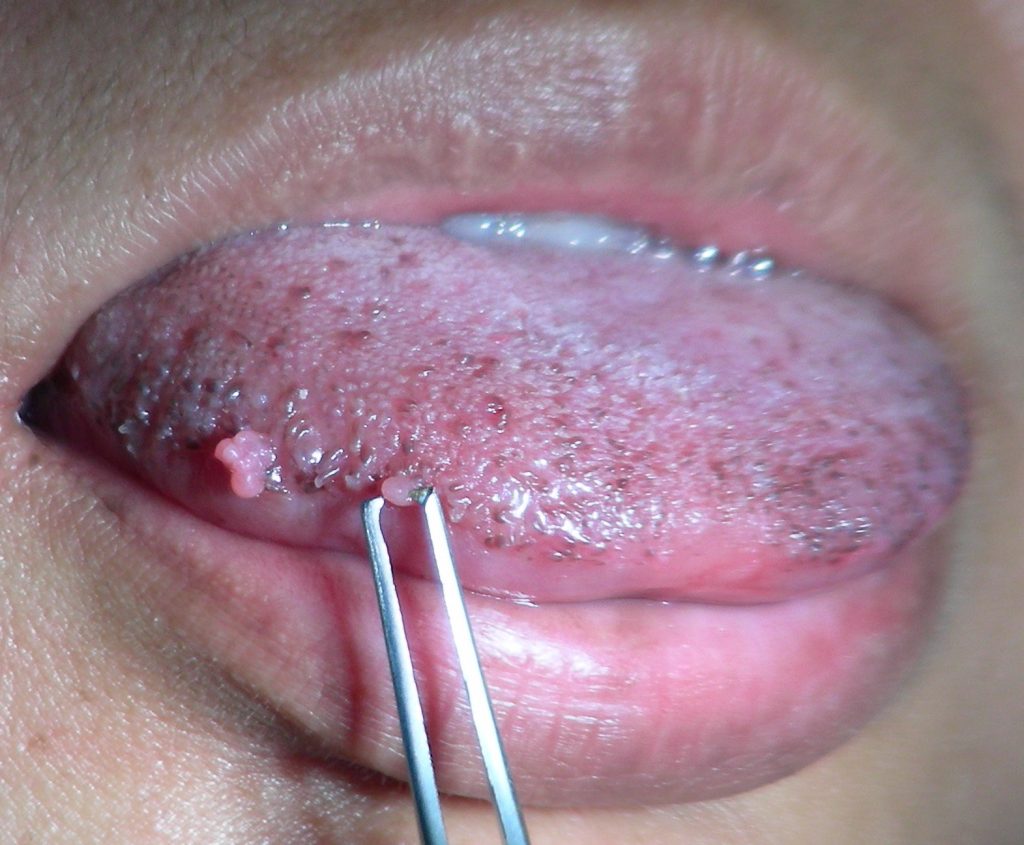
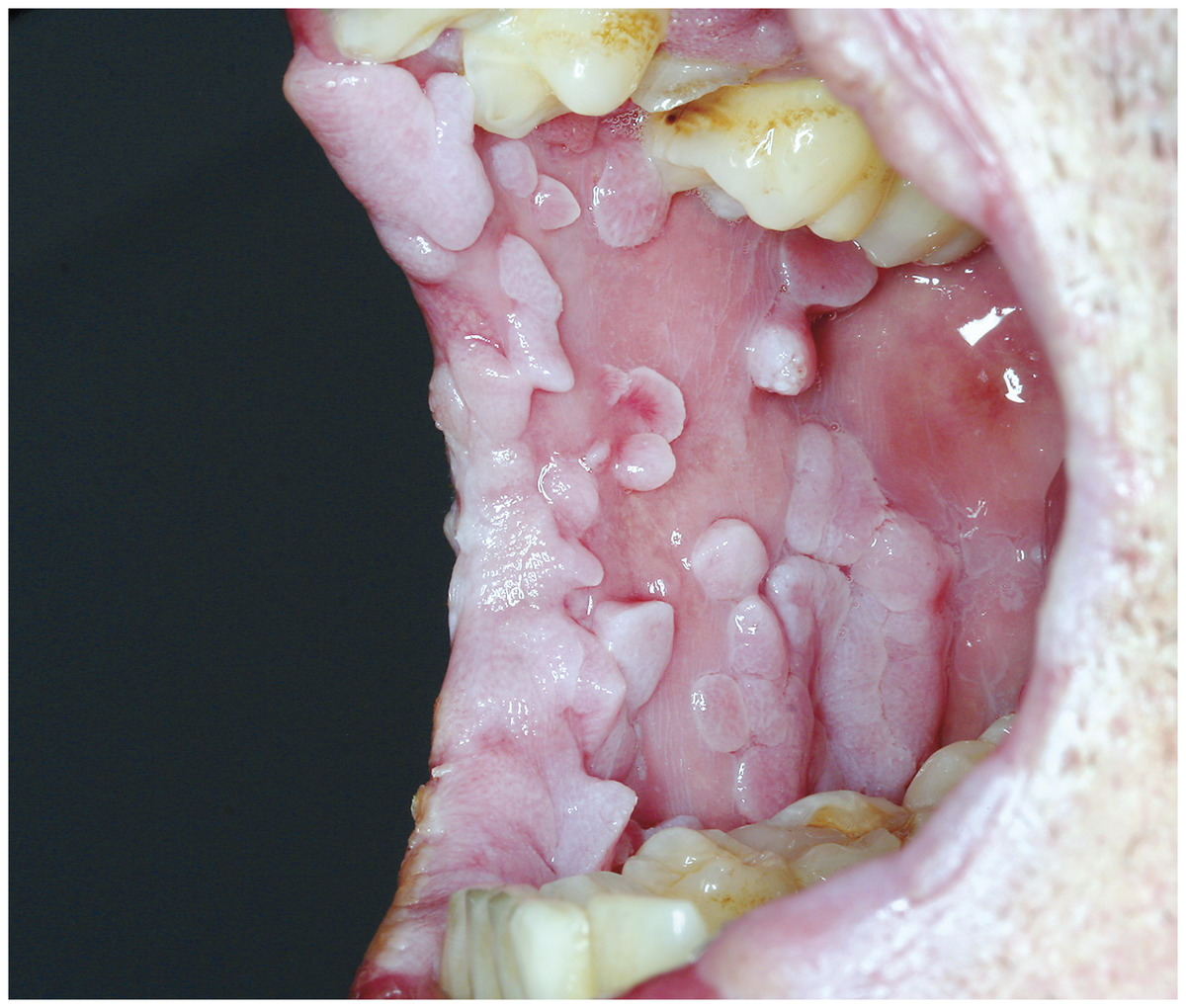
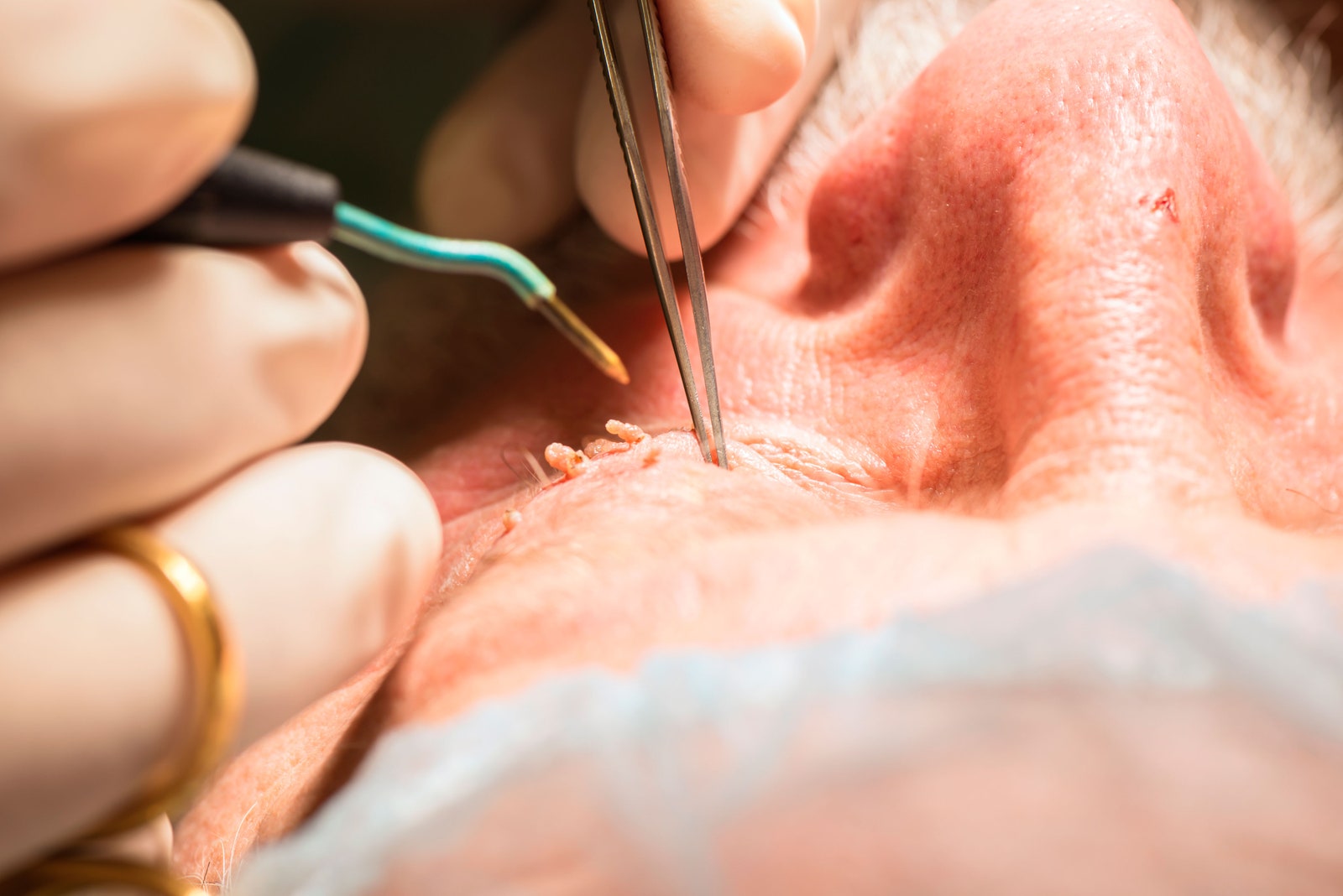
زگیلهای پوستی بهطور کلی بیضرر هستند؛ اما مسری هستند، به این معنی که میتوانند از فردی به شخص دیگر منتقل شوند. همچنین زگیلها از نظر زیبایی برای برخی افراد ناراحت کننده هستند. زگیلهایی که در کف پا رشد میکنند نیز میتوانند هنگام راه رفتن درد ایجاد کنند. انواع دیگر HPV میتواند باعث زگیل تناسلی یا کندیلوما آکومیناتا شود. این زگیل، برجستگیهای نرمی است که میتواند در ناحیه مقعد و دستگاه تناسلی در مردان و زنان رشد کند.
انواع دیگر HPV میتوانند باعث ایجاد دیسپلازی یا تغییرات پیش سرطانی در دهانه رحم، واژن، فرج، مقعد، آلت تناسلی مردان، دهان و حلق (ناحیهای در پشت گلو که شامل پایه زبان و لوزهها میشود) شوند. تقریباً همه در طول زندگی خود به یک یا چند نوع HPV آلوده هستند؛ اما بسیاری هرگز آن را نخواهند دانست؛ زیرا هرگز هیچ علامت یا پیامد دیگری از عفونت ندارند.
انواع HPV
HPV انواع مخلفی دارد که شامل پوستی، مخاطی، کم خطر و پرخطر میشود. HPV در سلولهای موجود در سطح پوست و در غشاهای مخاطی مرطوب که در بسیاری از نواحی بدن قرار دارند، زندگی میکند.
زگیلهای پوستی
به گفته انجمن سرطان آمریکا (ACS)، حدود ۷۵ درصد از انواع HPV باعث ایجاد زگیل روی پوست میشوند. شایعترین نواحی ظهور زگیلها عبارتند از: بازوها، صورت، قفسه سینه، دستها و پاها.
در افراد سالم، سیستم ایمنی بدن میتواند با ویروسهایی که باعث ایجاد زگیل پوستی میشوند، مبارزه کند؛ اما این مورد در افرادی که سیستم ایمنی آنها در اثر بیماریهای خود ایمنی مختل شده است (مانند افراد مبتلا به ایدز) یا به دلیل سن بالا اثربخشی خود را از دست داده، صدق نمیکند. در این افراد، عفونت HPV پوستی ممکن است چندان خوش خیم نباشد.
زگیل مخاطی یا تناسلی
سایر انواع HPV (بیش از 40 نوع)، از نوع مخاطی یا انواع تناسلی (گاهی اوقات انواع آنوژنی تناسلی) محسوب میشوند؛ زیرا معمولاً ناحیه مقعد یا تناسلی را آلوده میکنند. انواع HPV مخاطی میتوانند نواحی زیر را در بدن آلوده کنند:
- مقعد
- پوست داخلی و پیشابراه آلت تناسلی
- واژن، دهانه رحم و فرج
- بینی، دهان و حلق
- پلکهای داخلی
انواع HPV مخاطی در دو گروه کم خطر یا پر خطر طبقهبندی میشوند.
HPV مخاطی کم خطر
نوع کم خطر HPV میتواند باعث زگیل تناسلی شود که در ناحیه تناسلی و مقعد و همچنین در دهان و گلو ایجاد میشود. بر اساس اطلاعات اراسه شده از سوی مراکز کنترل و پیگیری از بیماریهای واگیردار (CDC) حدود ۹۰ درصد از زگیلهای تناسلی توسط HPV نوع ۶ و ۱۱ ایجاد میشوند. واکسن HPV در برابر هر این انواع HPV از بدن محافظت میکند.
HPV مخاطی پرخطر
نوع پرخطر HPV میتواند باعث سرطان شود. دانشمندان حدود دوازده نوع HPV پرخطر را شناسایی کردهاند، اگرچه انواع ۱۶ و ۱۸ ویروس HPV مسئول بیشتر سرطانهای مرتبط با HPV هستند.
HPV نوع ۱۶ و ۱۸ چیست؟
HPV نوع ۱۶ و ۱۸، انواع ویروس پاپیلومای انسانی هستند که مشخص شده خطر ابتلا به سرطان دهانه رحم و همچنین سرطانهای مرتبط با دستگاه تناسلی را در مردان و زنان به میزان قابل توجهی افزایش میدهند.
بر اساس مطالعهای که در ژانویه 2019سال ۲۰۱۹ میلادی منتشر شد، HPV نوع ۱۶ بیشتر موارد سرطان دهان و حلق را ایجاد میکند و با سرطان تارهای صوتی در افراد ۳۰ ساله یا کمتر ارتباط دارد. واکسن HPV از بدن در برابر هر دو نوع 16 و 18 و همچنین انواع دیگر ویروسهای سرطانزا و دو عامل اصلی زگیل تناسلی محافظت میکند.
علائم و نشانههای HPV
انواع مختلف HPV علائم متفاوتی را ایجاد میکنند. زگیلهای پوستی که در اندازهها و شکلهای مختلف ظاهر میشوند، معمولاً با معاینه بصری تشخیص داده میشوند. اگر مشخص نیست که ضایعهی پوستی ایجاد شده زگیل یا چیز دیگری است، متخصص پوست ممکن است نمونهبرداری کرده و نمونه بافت کوچک را در زیر میکروسکوپ بررسی کند.
زگیلهای تناسلی نیز ممکن است به سادگی با یک نگاه قابل تشخیص باشند، یا پزشک ممکن است محلول اسید استیک را در ناحیه مورد بمالد تا زگیلها سفید شده و بیشتر نمایان شوند. تغییرات سلولی پیش سرطانی در دهانه رحم هیچ علامتی ندارد؛ اما با آزمایش پاپ اسمیر قابل تشخیص است. در این آزمایش، نمونهای از سلولها جمعآوری شده و زیر میکروسکوپ بررسی میشوند.
سرطانهای اولیه واژن، فرج و دهانه رحم مربوط به HPV ممکن است هیچ علامتی نداشته باشند؛ اما سرطان در مراحل پیشرفته میتواند منجر به خونریزی غیرطبیعی واژن یا ترشح و درد در حین مقاربت شود.
علائم و نشانههای سرطان دهان و حلق میتواند شامل گلو درد مداوم، احساس وجود توده در گردن و درد مداوم گوش باشد.
سرطان تارهای صوتی معمولاً باعث گرفتگی صدا یا تغییر صدا میشود.
در مراحل اولیه، سرطان آلت تناسلی ممکن است باعث تغییر رنگ پوست و ضخیم شدن پوست شود.
علائم و نشانههای سرطان مقعد شامل خونریزی مقعد، درد، خارش یا ترشح است. غدد لنفاوی متورم در ناحیه مقعد یا تناسلی و تغییر در عادات روده و مدفوع نیز از جمله نشانههای سرطان مقعد هستند.
اگر علائم یا نشانههایی از سرطانهای مرتبط با HPV دارید، باید فوراً به پزشک مراجعه کنید.
علل و فاکتورهای ریسک HPV
زگیلهای پوستی از طریق تماس مستقیم پوست به پوست با فرد آلوده منتقل میشوند. همچنین میتوانید از طریق لمس، زگیل را از قسمتی از بدن خود به قسمت دیگر منتقل کنید. کودکان و نوجوانان، افرادی که ناخنهای خود را میجوند یا اضافه ناخن دارند و افرادی که سیستم ایمنی ضعیفی دارند، بیشتر در معرض ابتلا به زگیلهای معمولی هستند.
انواع HPV مخاطی از طریق تماس مستقیم پوست با پوست و از طریق رابطه جنسی واژینال یا مقعدی یا دهانی نیز منتقل میشود. هر کسی که از نظر جنسی فعال است، در معرض خطر ابتلا به HPV است؛ حتی اگر شما تنها یک شریک جنسی داشته باشید.
شما در معرض خطر بیشتری برای HPV تناسلی یا دهانی هستید اگر:
- واکسن HPV را دریافت نکردهاید
- شریک جنسی زیادی داشته باشید
- شریک جنسی شما شریک جنسی زیادی داشته است
- کمتر از 25 سال سن دارید
- رابطه جنسی را از ۱۶ سالگی یا کمتر شروع کردهاید
- ختنه نشدهاید
- از آن دسته زنانی هستید که شریک جنسی مرد ختنه نشدهای دارید
با وجود این، تقریباً همه مردان و زنان فعال از نظر جنسی در مقطعی از زندگی خود به HPV مبتلا میشوند و حتی طبیعی است که بهطور همزمان به بیش از یک نوع HPV مبتلا شوند. علائم HPV ممکن است سالها پس از آلوده شدن شما ایجاد شوند؛ بنابراین در بیشتر اوقات غیرممکن است که بدانید چه کسی ویروس را به شما منتقل کرده است.
حتی اگر هیچ علامتی در بدن شما وجود ندارد، میتوانید HPV را به افراد دیگر منتقل کنید و میتوانید HPV را از شخصی که هیچ علامتی ندارد دریافت کنید.
چگونه HPV تشخیص داده میشود؟
زگیلهای پوستی و زگیلهای تناسلی معمولاً در هنگام معاینه فیزیکی قابل تشخیص هستند؛ اما ممکن است پزشک شما را برای نمونهبرداری از بافت، به متخصص پوست ارجاع دهد تا مطمئن شود ضایعه پوستی ایجاد شده روی بدن شما، زگیل بوده و تودهی سرطانی نیست.
اگر شما زن هستید و زگیل تناسلی قابل تشخیصی دارید، پزشک شما ممکن است کولپوسکوپی را انجام دهد. کولپوسکوپی روشی است که پزشک به کمک آن از میکروسکوپ نوری و کم توان برای یافتن زگیلهای تناسلی در دهانه رحم که بسیار کوچک هستند و با چشم غیر مسلح قابل مشاهده نیستند، استفاده میکند.
همه زنان می توانند از نظر ابتلا به HPV و عفونت دهانه رحم با انجام آزمایشHPV ، غربالگری شوند. آزمایش HPV، آزمایشی است که با برداشتن سطحی برخی از سلولهای دهانه رحم با یک سواب و آزمایش آنها برای وجود HPV انجام میشود. این آزمایش میتواند انواع ۱۶ و ۱۸ ویروس HPV را تشخیص داده و نتایج گستردهای را برای 12 نوع دیگر HPV پرخطر (سرطانزا) در بافت دهانه رحم ارائه دهد.
زنانی که تست HPV مثبت دارند باید از پزشک در مورد نحوه پیشگیری از سرطان دهانه رحم مشاوره بگیرند. بهطور کلی، آزمایش HPV مثبت با کولپوسکوپی در صورت یافتن انواع ۱۶ و ۱۸ ویروس HPV توسط پزشک پیگیری میشود و در صورت یافتن انواع دیگر HPV، آزمایش مجدد ۱۲ ماه بعد انجام میشود.
تشخیص سرطان در مناطقی غیر از دهانه رحم با نمونهبرداری از نواحی غیر طبیعی و بررسی بافت زیر میکروسکوپ انجام میشود. با اینحال، دانشمندان به دنبال یافتن راههایی برای تشخیص زودتر سرطانها (یا تغییرات پیش سرطانی) هستند و در برخی زمینهها پیشرفتهای چشمگیری داشتهاند.
در تحقیقی که در ژوئن سال ۲۰۱۹ میلادی در نشریه Annals of Oncology منتشر شد، پژوهشگران دریافتند که آنتیبادیهای ویروس HPV نوع ۱۶ که باعث ایجاد اکثر سرطانهای حلق و بینی مرتبط با HPV در ایالات متحده میشود، بین ۶ تا ۴۰ سال قبل از شروع سرطان، در بدن ایجاد میشوند. تشخیص این آنتیبادیها در بدن نشان دهنده افزایش شدید خطر ابتلا به این بیماری است.
آنها همچنین دریافتند که داشتن آنتیبادیهای نوع ۱۶ ویروس HPV، خطر ابتلا به سرطان گلو را در افراد سفید پوست بسیار بیشتر از سیاه پوستان افزایش میدهد: در سفیدپوستان تقریبا ۱۰۰ برابر؛ اما در سیاه پوستان ۱۷ برابر.
با اینحال، پژوهشگران هشدار دادند که شناسایی افراد در معرض خطر، تنها اولین قدم برای غربالگری سرطان دهان و حلق است و مراحل بعدی که منجر به درمان به موقع میشود هنوز مشخص نشدهاند.
مدت زمان و پیشبینی HPV
در بسیاری از موارد، سیستم ایمنی بدن با HPV مقابله میکند؛ بنابراین بدن این افراد هیچگونه علائمی را بروز نخواهد داد و اگر آزمایش HPV انجام دهند، نتیجهی آن منفی خواهد بود. در موارد دیگر، سیستم ایمنی از عفونت سلولها با ویروس جلوگیری نمیکند؛ اما عفونت هم بلافاصله علائم را ایجاد نمیکند. در حقیقت، ممکن است هرگز علامتی ایجاد نکند؛ اما ویروس میتواند از طریق تماس پوستی یا جنسی به فرد دیگر منتقل شود.
در موارد دیگر، عفونت HPV باعث تغییرات غیرطبیعی در سلولهای آلوده می شود که در نهایت میتواند به سرطان تبدیل شود. فاصله بین عفونت و ایجاد تغییرات پیش سرطانی یا سرطان ممکن است سالها یا حتی دههها باشد. هر چه علائم مربوط به HPV زودتر خود را نشان دهند، احتمال موفقیت در درمان آنها بیشتر میشود.
درمانها و داروهای موجود برای HPV
نحوه درمان HPV به چگونگی تأثیر آن بر شما بستگی دارد. اگر زگیل پوستی دارید، میتوانید آن را به حال خود بگذارید تا زمانی که خود به خود برطرف شود. میتوانید آن را با داروهای بدون نسخه درمان کنید یا برای درمان به پزشک مراجعه کنید.
در مورد زگیلهای تناسلی، پزشک شما میتواند چندین داروی موضعی را برای زگیلهای خارجی در خانه تجویز کند یا ممکن است در مطب پزشک با داروهای موضعی، کرایوتراپی (انجماد زگیل) یا برداشتن جراحی درمان شوید. ممکن است برای درمان کامل زگیلهای تناسلی، داروهای موضعی به مدت چند هفته یا حتی ماهها مورد استفاده قرار گیرند. همچنین ممکن است کرایوتراپی چندین بار تکرار شود.
درمانهای مشابه پزشکی و جراحی ممکن است برای زگیلهای واقع در دهانه رحم یا واژن، مقعد یا مجرای ادرار (لولهای که به کمک آن ادرار از بدن خارج میشود) استفاده شوند. یک پزشک متخصص آمریکایی خاطرنشان میکند که درمان با لیزر گزینه دیگری برای برخی از زگیلهای داخلی است. سلولهای غیر طبیعی دهانه رحم ممکن است با جراحی یا با استفاده از تکنیکهای دیگر برداشته شوند.
سرطانهای ناشی از HPV با درمانهای استاندارد و رایج سرطان از جمله شیمی درمانی، پرتودرمانی و جراحی درمان میشوند.
پیشگیری از HPV
اولین واکسن HPV سال ۲۰۰۶ میلادی وارد بازار شد. ۶ سال پس از زمان عرضهی این واکسن به بازار، عفونتهای HPV نوع ۶، ۱۱، ۱۶ و ۱۸ در دختران نوجوان ۱۴ تا ۱۹ سال حدود ۶۴ درصد و در بین زنان ۲۰ تا ۲۴ ساله حدود ۳۴ درصد کاهش یافت. انواع ۶ و ۱۱ ویروس HPV باعث بروز ۹۰ درصد زگیلهای تناسلی میشوند و این در حالی است که انواع ۱۶ و ۱۸ ویروس HPV باعث بروز بیشتر سرطانهای مربوط به ویروس HPV میشوند.
بررسی انجام شده در سال ۲۰۱۹ نشان داد که واکسنها در پیشگیری از HPV بهطور کاملاً مؤثر عمل میکنند. در این بررسی ۶۰ میلیون نفر از ۱۴ کشور مختلف که طی ۱۰ سال گذشته واکسن را دریافت کرده بودند مورد مطالعه قرار گرفتند.
این بررسی نشان داد که پس از واکسیناسیون، بهطور کلی، عفونتهای HPV در دختران ۱۳ تا ۱۹ سال ۸۳ درصد و در زنان ۲۰ تا ۲۴ سال ۶۶ درصد کاهش یافته است. در مورد زگیلهای تناسلی، این کاهش در دختران نوجوان ۱۵ تا ۱۹ سال ۶۷ درصد و در زنان ۲۰ تا ۲۴ سال ۵۴ درصد بوده است. ضایعات پیش سرطانی نیز در بین دختران نوجوان ۱۵ تا ۱۹ سال ۵۱ درصد و در بین زنان ۲۰ تا ۲۴ سال ۳۱ درصد کاهش یافتهاند.
همچنین این بررسی نشان داد که ابتلا به زگیل تناسلی در مردان برای سنین ۱۵ تا ۱۹ سال ۴۸ درصد و برای سنین ۲۰ تا ۲۴ سال ۳۲ درصد کاهش یافته است. پژوهشگران علت آمار پایین ابتلا به زگیل تناسلی در پسران ۱۵ تا ۱۹ سال را واکسیناسیون گستردهی دختران میدانند.
حداقل دو مطالعهی گسترده نشان دادهاند که واکسیناسیون HPV میزان عفونتهای HPV دهان و حلق را کاهش میدهد. یکی از این مطالعهها که در ژانویه سال ۲۰۱۸ میلادی در نشریهی پزشکی Clinical Oncology منتشر شد، جوانان بزرگسال ۱۸ تا ۳۳ ساله را در ایالات متحده از سال ۲۰۱۱ تا ۲۰۱۴ مورد مطالعه قرار داده بود. مطالعهی دوم که در سال ۲۰۲۰ میلادی در نشریهی پزشکی Infectious Diseases منتشر شد، مردان را از نظر رابطه جنسی مورد مطالعه قرار داد.
گارداسیل ۹ (Gardasil 9) واکسن HPV مورد استفاده در ایالات متحده و بسیاری از کشورهای جهان است. این واکسن در برابر انواع ۶، ۱۱، ۱۶ و ۱۸ ویروس HPV از بدن محافظت میکند. همچنین این واکسن میتواند از بدن در برابر انواع ۳۱، ۳۳، ۴۵، ۵۲ و ۵۸ که باعث سرطان میشوند، محافظت کند.
پژوهشگران استرالیایی دریافتند که واکسن HPV نه تنها در برابر زگیل تناسلی و سرطان از بدن محافظت میکند؛ بلکه در برابر پاپیلوماتوز تنفسی عود کننده دوران کودکی (RRP) نیز از بدن محافظت میکند. RRP یک بیماری غیرمعمول و لاعلاج است که در آن ویروس باعث ایجاد رشد زگیل در مجاری تنفسی میشود و تنفس را مشکل میکند مطالعهای که سال ۲۰۱۷ میلادی در نشریه Infectious Diseases منتشر شد، نشان داد RRP ناشی از انواع ۶ و ۱۱ ویروس HPV است. دانشمندان بر این باور هستند که RRP در دوران کودکی رخ میدهد و در زمان تولد از مادر به فرزند منتقل میشود. RRP همچنین میتواند در بزرگسالان نیز رخ دهد.
در ایالات متحده، واکسن HPV برای نوجوانان و بزرگسالان تا ۴۵ سالگی تأیید شده است. CDC توصیه میکند که همه نوجوانان دو دوز واکسن را در سن ۱۱ یا ۱۲ سالگی دریافت کنند. برای اکثر افرادی که اولین دوز را قبل از پانزده سالگی دریافت میکنند، فقط یک دوز دیگر ۶ تا ۱۲ ماه بعد از تزریق دوز اول نیاز است. افرادی که اولین دوز خود را در پانزده سالگی یا بعد از آن دریافت میکنند، به سه دوز نیاز دارند که دوز دوم یک تا دو ماه بعد از اولین دوز و سومین دوز شش ماه پس از اولین دوز تزریق میشود.
علیرغم اثبات تأثیرگذاری واکسن در پیشگیری از HPV، بسیاری از آمریکاییها از تزریق آن خودداری میکنند. دادههایی که توسط CDC در آگوست سال ۲۰۱۹ منتشر شدند، نشان دادند که در طول دو سال ۲۰۱۷ و ۲۰۱۸ پوشش یک یا دو دوز واکسن HPV در بین نوجوانان ۱۳ تا ۱۷ ساله از ۶۶ درصد به ۶۸ درصد رسیده و فقط ۲ درصد افزایش داشته است و آمار نوجوانانی که بهطور کامل واکسینه شدهاند از ۴۹ درصد به ۵۱ درصد رسیده است که بیشتر این افزایش آمار مربوط به مردان جوان بوده است.
در مقابل، در استرالیا فقط در سال ۲۰۱۷ حدود ۸۰ درصد از دختران ۱۵ ساله و ۷۶ درصد از پسران ۱۵ ساله هر سه دوز واکسن HPV را دریافت کردهاند و بهطور کامل در برابر آن واکسینه شدهاند.
عوارض HPV
جدیترین عارضه بالقوه عفونت HPV سرطان است. ارتباط بین عفونت تناسلی با سویههای خاصی از HPV و سرطان دهانه رحم در اوایل دهه ۸۰ میلادی توسط هارولد زور هاوسن، ویروسشناس آلمانی و همکارانش شناسایی شد. کاری که در نهایت منجر به ساخت موفیتآمیز واکسن HPV شد.
از آن زمان، سایر پژوهشگران ارتباطاتی بین HPV و بسیاری از سرطانهای دیگر، از جمله سرطانهای واژن، فرج، مقعد، آلت تناسلی، دهان و حلق و تارهای صوتی شناسایی کردهاند. دانشمندان همچنان به بررسی نقش احتمالی HPV در سرطانهای دیگر از جمله سرطان پروستات و سرطان پوست غیر ملانوم را ادامه میدهند.
سرطان دهانه رحم
قبل از اینکه آزمایش پاپ اسمیر بهطور گسترده در اواخر دهه ۵۰ میلادی مورد استفاده قرار گیرد، سرطان دهانه رحم علت اصلی مرگ و میر ناشی از سرطان در زنان در ایالات متحده بود. اگرچه سرطان دهانه رحم در حال حاضر تقریباً کاملاً قابل پیشگیری است؛ اما انجمن سرطان آمریکا تخمین میزند که در سال ۲۰۲۰ حدود ۱۳۸۰۰ مورد جدید از سرطان تهاجمی دهانه رحم تشخیص داده شده و حدود ۴۲۹۰ زن بر اثر سرطان دهانه رحم خواهند مرد. بیشتر سرطانهای تهاجمی دهانه رحم در زنانی مشاهده میشود که بهطور منظم آزمایش پاپ اسمیر را انجام ندادهاند.
امروزه آزمایش HPV برای تشخیص HPV در دهانه رحم انجام میشود و به زنان و پزشکان آنها هشدار میدهد که آزمایش یا پیگیری بیشتر برای تشخیص ضایعات پیش سرطانی در دهانه رحم ضروری است.
سرطان دهان
CDC تخمین میزند که سالانه حدود ۱۵۵۰۰ مورد سرطان دهان و حلق مرتبط با HPV در مردان تشخیص داده میشود. در حالیکه در زنان حدود ۳۵۰۰ مورد وجود دارد. سرطان دهان و حلق، سرطانی است که در پشت و کنارههای گلو، لوزهها و قاعده زبان ایجاد میشود.
در سالهای گذشته، سرطان دهان و حلق در درجه اول در افرادی که از دخانیات و الکل زیاد استفاده میکردند مشاهده میشد و اینها هنوز عوامل خطر برای سرطانهای دهان و حلق و بینی هستند؛ اما طبق اعلام انجمن سرطان آمریکا، میزان سرطان دهان و حلق ناشی از HPV هم در مردان و هم در زنان رو به افزایش است.
پژوهشهای اخیر نشان میدهند که بروز سرطان تارهای صوتی (کارسینوم گلوتیک) نیز از یک الگوی مشابه پیروی میکند. در گذشته، این سرطان عمدتاً در افراد مسن که سیگاریهای شدید بودند دیده میشد؛ اما پژوهشی که در ژانویه سال ۲۰۱۹ میلادی منتشر شد، نشان داد که از سال ۲۰۰۴ به بعد، شیوع این نوع سرطان در افراد جوان (30 ساله یا جوانتر) بدون سابقه سیگار کشیدن افزایش یافته است.
دانشمندان بر این باور هستند که افراد در طول رابطه جنسی دهانی به HPV مبتلا میشوند. هرچند علت اینکه چرا مردان بیشتر از زنان به سرطان گلوی مرتبط با HPV مبتلا میشوند، هنوز ناشناخته است.
واضح است که استفاده گستردهتر از واکسن HPV میتواند میزان عفونت HPV پرخطر را در مردان و زنان کاهش دهد و در نتیجه میزان سرطانهای مرتبط با HPV، از جمله سرطانهای دهان و حلق، در هر دو جنس را کاهش دهد. مطالعهای که برای نخستینبار در نشست سالانه انجمن سرطان شناسی بالینی (ASCO) در سال ۲۰۱۷ ارائه شد، نشان داد که شیوع عفونت دهانی با چهار نوع HPV، از جمله دو نوع سرطانزا، در افراد جوان که حداقل یک دوز واکسن HPV دریافت کرده بودند، حدود ۸۸ درصد کمتر بود.
سرطان پروستات
نتیجه یک بررسی سیستماتیک که در ژوئن سال ۲۰۲۰ میلادی در مجله Infectious Agents and Cancer منتشر شد، نشان داد که HPV به احتمال زیاد در ایجاد سرطان پروستات نقش دارد.
پژوهشگران برای اثبات نتیجهگیری خود به یافتههای متعددی استناد کردند؛ اما مهمترین آنها شواهد منطقی ثابتی هستند که نشان میدهند انواع HPV پرخطر، در سرطانهای پروستات نسبت به بافتهای طبیعی پروستات و بافتهای خوش خیم پروستات (هیپرپلازی خوش خیم پروستات یا بزرگ شدن پروستات) شایعتر هستند. علاوه بر این، پژوهشگران اشاره کردند که مکانیسم خاصی از HPV که منجر به سرطان در پروستات میشود، شناخته نشده است؛ اما با آنچه که در سرطان دهانه رحم مشاهده میشود تفاوت دارد.
سرطان پوست
پژوهشگران شواهدی یافتهاند که HPV موجود در سلولهای پوست ممکن است در صورت قرار گرفتن پوست در معرض پرتو فرابنفش (UV)، خطر ابتلا به انواع غیر ملانوم سرطان پوست را افزایش دهد. ارتباط میان این دو از مدتها پیش مورد توجه بوده است.
با تکیه بر ارتباط HPV و سرطان پوست، در پژوهشی که در سال ۲۰۱۹ میلادی در نشریه پزشکی European Journal of Clinical Microbiology and Infectious Diseases منتشر شد، پژوهشگران نمونه بافتهای سرطانی و غیر سرطانی پوست را مورد بررسی قرار دادند. آنها HPV را در ۴۳ درصد از نمونههای سرطان پوست بدون ملانوم و HPV را در نمونههای غیر سرطانی کشف کردند.
البته توجه داشته باشید که این مطالعه ثابت نمیکند که HPV باعث سرطان پوست میشود. تحقیقات بیشتری برای درک کامل ارتباط این دو مورد نیاز است.
پژوهش و آمار: چه کسی HPV دارد؟
همانطور که قبلاً گفته شد، تقریباً همه مردان و زنان فعال جنسی در مقطعی از زندگی خود به HPV مبتلا میشوند؛ اما در بیشتر موارد عفونت همچنان ادامه ندارد. علاوه بر این، تنها آزمایش HPV که به طور گستردهای در دسترس است، برای زنان است تا بافت دهانه رحم را آزمایش کنند؛ بنابراین برای اکثر مردم، اولین علامت عفونتHPV ، ظاهر شدن زگیل تناسلی یا ظهور علائم و نشانههای نوعی سرطان مرتبط با HPV است. سرطان، جدیترین پیامد عفونت HPV است.
بر اساس مطالعهای که در آگوست سال ۲۰۱۹ میلادی در گزارش بیماری و مرگ و میر هفتگی CDC منتشر شد، از سال ۲۰۱۲ تا ۲۰۱۶ در ایالات متحده بهطور متوسط سالانه ۳۴۸۰۰ مورد ابتلا به سرطانهای ناشی از HPV گزارش شده است. شایعترین سرطانهای گزارش شده در این دوره، سرطان دهانه رحم (۹۷۰۰ مورد) و سرطان دهان و حلق (۱۲۶۰۰ مورد) بوده است.
به گفته انجمن سرطان آمریکا، شیوع سرطان دهانه رحم از اواسط دهه ۷۰ میلادی به نصف کاهش یافته است.
بر اساس پژوهش منتشر شده در نوامبر سال ۲۰۱۹ میلادی در مجله موسسه ملی سرطان، بروز سرطان کارسینوم سلول سنگفرشی مقعدی (نوعی سرطان مقعد که میتواند توسط HPV ایجاد شود) در ایالات متحده در حال افزایش است. پژوهشگران دریافتند که شیوع این نوع سرطان مقعد از سال ۲۰۰۱ تا ۲۰۱۵ به ویژه در افراد ۵۰ سال به بالا، بهطور متوسط ۲.۷ درصد در سال افزایش یافته است. میزان مرگ و میر ناشی از سرطان مقعد از سال ۲۰۰۱ تا ۲۰۱۶ حدود ۳.۱ درصد در سال افزایش یافته است.
پیشگیری و درمان عفونتهای HPV و سرطانهای مرتبط با HPV موضوع صدها یا هزاران مطالعه در حال انجام در ایالات متحده و سراسر جهان است.
شرایط مرتبط با HPV
HPV یکی از چندین عفونت مقاربتی شایع است که بهطور کلی بیماریهای مقاربتی (STD) نیز نامیده میشوند. موارد دیگر شامل کلامیدیا، سوزاک، سفلیس، تبخال و ایدز است.
برخلاف HPV که یک ویروس است، کلامیدیا، سوزاک و سفلیس توسط باکتریها ایجاد میشوند. هر سه مورد در حال حاضر با آنتیبیوتیک قابل درمان هستند؛ اگرچه برخی از انواع باکتریهایی که باعث سوزاک میشوند در برابر اکثر آنتیبیوتیکها مقاوم شدهاند.
تبخال و ایدز ناشی از ویروسها هستند و قابل درمان نیستند؛ هرچند میتوان آنها را سرکوب کرد.